Viruslarning ijtimoiy tarixi

Viruslarning ijtimoiy tarixi viruslar va virusli infeksiyalarning insoniyat tarixiga taʼsirini tavsiflaydi. Viruslar keltirib chiqaradigan epidemiyalar neolit davrida, taxminan 12 000 yil oldin odamlar zichroq holatda kun kechiradigan qishloq xoʻjaligi jamoalari shakllana boshlagan davrda paydo boʻla boshlagan. Bunday hayot tarzi viruslarning tez tarqalishiga va keyinchalik endemik koʻrinish olishiga sabab bo'ldi. Oʻsimliklar va chorva hayvonlarining viruslari ham koʻpaydi. Odamlarning tirik qolish bilan bogʻliq mehnat faoliyati tufayli qishloq xoʻjaligi va dehqonchilikka qaram boʻlib qolishlari kartoshka potiviruslari va qoramol o'lati kabi kasalliklarning halokatli oqibatlarga olib kelishiga sabab boʻldi.
Chechak va qizamiq viruslari odamlarga yuqadigan eng qadimgi virus turlaridan hisoblanadi. Ular ming yillar oldin Yevropa va Shimoliy Afrikada boshqa jonivorlardan odamlarga yuqqan.Viruslar keyinchalik Ispaniya istilolari davrida yevropaliklar tomonidan Yangi Dunyoga olib kelingan, ammo mahalliy aholi tomonidan tabiiy qarshilik koʻrsatilmaganligi sababli millionlab odamlar epidemiyalar paytida nobud boʻlgan. Gripp pandemiyasi ilk bor 1580-yilda qayd etildi va keyingi asrlarda uning koʻrsatkichlari tobora yuqorilab bordi. 1918—1919-yillardagi pandemiya davrida bir yildan kamroq vaqt ichida 40—50 million kishi halok boʻldi, bu tarixdagi eng halokatli pandemiyalardan biri edi.
Louis Pasteur va Edward Jenner virusli infeksiyalardan himoya qiluvchi vaksinalarni birinchi boʻlib ishlab chiqdilar. 1930-yillarda elektron mikroskopning ixtiro qilinishi va buning natijasida virusologiya fanining jadal rivojlanguniga qadar viruslarning tabiati odamlar uchun nomaʼlum edi. XX asrda koʻplab avvaldan maʼlum va yangi kasalliklar viruslar sababli yuzaga kelganligi aniqlandi. Birgina poliomielit epidemiyalarini 1950-yillarda bu kasallikka qarshi vaksina ishlab chiqilgandan so'ng nazoratga olishga muvaffaq boʻlindi. OIV asrlar davomida paydo boʻlgan eng patogen yangi viruslardan biri bo'lgan.
Odatda, viruslar tufayli koʻplab kasalliklarning yuzaga kelishi olimlar tomonidan oʻrganilsa-da, koʻpchilik viruslar foydalidir. Ular turlararo genlarni tashish orqali evolyutsiyani boshqaradi, ekotizimlarda muhim rol oʻynaydi va hayot uchun zarurdir.
Qadimgi davrda[tahrir | manbasini tahrirlash]
Soʻnggi 50 000—100 000-yillar davomida hozirgi koʻrinishdagi takomillashgan odamlar soni ortib, butun dunyo boʻylab tarqalib ketganligi sababli yangi yuqumli kasalliklar, shu jumladan, viruslar keltirib chiqaradigan kasalliklar paydo boʻldi[1]. Ilgari odamlar kichik, izolyatsiya qilingan jamoalarda yashagan va u davrlarda epidemiya kasalliklarining aksariyati mavjud emas edi[2][3]. Kishilik tarixidagi eng halokatli virusli infeksiya boʻlgan chechak birinchi marta Hindistondagi qishloq xoʻjaligi jamoalari orasida taxminan 11 000 yil oldin paydo boʻlgan[4]. Faqat odamlarni zararlagan virus, ehtimol, kemiruvchilarning poxviruslaridan kelib chiqqan[5]. Odamlar kasallik tashuvchi kemiruvchilar bilan aloqa qilishgan degan taxminlar bor. Ushbu „turlar toʻsigʻi“ni kesib oʻtganda viruslarning taʼsiri jiddiy boʻlishi[6] va odamlarda tabiiy qarshilik kam boʻlishi mumkin. Zamonaviy odamlar kichik jamoalarda yashagan, infeksiyaga duchor boʻlganlar yo vafot etgan yoki kasallikka nisbatan immunitet orttirgan. Ushbu orttirilgan immunitet faqat ona sutidagi antikorlar va onaning qonidan tugʻilmagan bolaning yoʻldoshi orqali oʻtadigan boshqa antikorlar orqali avlodlarga vaqtincha oʻtgan. Shuning uchun, ehtimol, har bir avlodda sporadik epidemiyalar sodir boʻlgan. Taxminan miloddan avvalgi 9000-yillarda koʻpgina odamlar Nil daryosining unumdor tekisliklariga joylasha boshladilar, aholining zich joylashuvi natijasida sezgir odamlarning yuqori konsentratsiyasi tufayli viruslar doimiy ravishda mavjud boʻlishi mumkin edi[7]. Odamlarning katta konsentratsiyasiga bogʻliq boʻlgan virusli kasalliklarning boshqa epidemiyalari, masalan, parotit, qizilcha va poliomielit ham birinchi marta shu vaqtda sodir boʻlgan[8].
Taxminan miloddan avvalgi 9500-yilda Yaqin Sharqda boshlangan neolit davri odamlar dehqonchilik bilan shugʻullangan paytlarga toʻgʻri keladi[9]. Ushbu qishloq xoʻjaligi inqilobi monokulturaning rivojlanishi bilan kechdi va oʻsimlik viruslarining bir nechta turlari tarqalishi uchun imkoniyat yaratdi[10]. Sobemoviruslarning divergensiyasi va tarqalishi (masalan, janubiy loviya mozaik virusi) shu vaqtdan boshlangan[11]. Kartoshka va boshqa meva va sabzavotlarning potiviruslarining tarqalishi taxminan 6600-yillar oldin boshlangan[10].
10 000 yillar oldin Oʻrta yer dengizi havzasi atrofidagi yerlarda yashagan odamlar yovvoyi hayvonlarni xonakilashtirishni boshladilar deb hisoblanadi. Choʻchqalar, qoramollar, echkilar, qoʻylar, otlar, tuyalar, mushuklar va itlar asirlikda saqlangan va koʻpaytirilgan[12]. Oʻz oʻrnida, bu hayvonlar oʻzlari bilan viruslarini olib kelishgani taxmin qilinadi[13]. Viruslar hayvonlardan odamlarga yuqishi mumkin, ammo bunday zoonotik infeksiyalar kamdan-kam uchraydi, shuningdek, garchi gripp kabi sezilarli istisnolar mavjud boʻlsa-da, hayvonlar viruslarining odamdan odamga yuqishi holatlari bundan ham kam kuzatiladi. Aksariyat viruslar turlarga xosdir va odamlar uchun hech qanday xavf tugʻdirmaydi[14]. Bu viruslar odamlarga toʻliq moslashmaganligi sababli hayvonlardan yuqtirish yoʻli bilan kelib chiqadigan kamdan-kam uchraydigan virusli kasalliklar epidemiyasi qisqa muddatli boʻlgan[15] va inson populyatsiyalari infeksiya zanjirlarini saqlab qolish uchun juda kichiklik qilgan[16].
Boshqa, nisbatan qadimgiroq viruslar kamroq xavf tugʻdiradi. Gerpes viruslari birinchi marta zamonaviy odamlarning ajdodlari tomonidan 80 million yil oldin yuqtirilgan[17]. Odamlarda bu viruslarga nisbatan toqatlilik paydo boʻlgan va aksariyat kishilar gerpesning kamida bitta turi bilan kasallangan[18]. Bugungi kunda mazkur yengilroq virusli infeksiyalarni qayd etish holatlari kamdan-kam uchraydi, ammo hozirgi odamlar erta gominidlar keltirib chiqaradigan shamollash, gripp va diareyadan qanday aziyat chekishsa, ilgarigi davrlarda gerpesda ham shunday aziyat chekishgan. Epidemiya va pandemiyalarni asosan yaqinda paydo boʻlgan viruslar keltirib chiqaradi[17].
Antik davrda[tahrir | manbasini tahrirlash]

Virusli infeksiyalar bilan bogʻliq eng qadimgi yozuvlar orasida 18-suloladan (miloddan avvalgi 1580—1350-yillar) boʻlgan misrlik ruhoniy tasvirlangan Misr stellasi mashhur sanalib, unda poliovirus infeksiyasiga xos boʻlgan oyoq tushishi deformatsiyasi tasvirlangan[19]. 19-sulola hukmdori Siptahning mumiyasi ham oʻzida poliomielit belgilarini namoyon qiladi. Bundan 3000-yillar ilgali koʻmilgan Ramses V va boshqa baʼzilarning mumiyalari chechakning alomatlarini koʻrsatadi[20][21]. Miloddan avvalgi 430-yilda Afinada yuz bergan chechak epidemiyasi armiyaning chorak qismi va shaharning koʻplab tinch aholisini qirib yuborgan[22]. Milodiy 165—180-yillarda roʻy bergan Antonine vabosi (katta ehtimol bilan yana bir chechak pandemiyasi) Buyuk Britaniya, Yevropa, Yaqin Sharq va Shimoliy Afrikani oʻz ichiga olgan Rim imperiyasida besh millionga yaqin odamning vafotiga sabab boʻldi[23]. Pandemiya hozirgi Iroq hududida boshlangan qoʻzgʻolonni bostirish uchun yuborilgan Rim askarlari Dajla daryosi boʻyidagi Salavkiya shahrini talon-toroj qilishi va bir vaqtning oʻzida kasallik yuqtirishidan keyin boshlanib ketgan. Ular oʻzlari bilan infeksiyani Rim va Yevropaga olib kelishdi, bu hududlarda kuniga 5000 ga yaqin kishi kasallik natijasida halok boʻldi. Tarqalish choʻqqisiga chiqqanida pandemiya Hindiston va Xitoygacha yetib bordi[24].
Qizamiq qadimgi kasallik hisoblanib, uni birinchi marta X asrda fors shifokori Muhammad ibn Zakariya ar-Roziy (865—925-yillarda yashagan) aniqlagan[25]. Roziy qizamiq uchun arabcha hasbah (حصبة) atamasini qoʻllagan. Shuningdek, qizamiqning boshqa koʻplab nomlari bor, lotincha rubeus — „qizil“ va morbilli — „kichik vabo“ soʻzidan olingan rubeola shular jumlasidandir[26]. Qizamiq virusi, it kasalligi virusi va qoramol virusi oʻrtasidagi yaqin oʻxshashliklar qizamiq birinchi marta odamlarga uy hayvonlari yoki qoramollardan yuqqan degan taxminlarni keltirib chiqaradi[27]. Qizamiq virusi XII asrga kelib oʻsha paytda keng tarqalgan qoramol virusidan butunlay ajralib chiqqani taxmin qilinadi[28].
Qizamiq infeksiyasidan soʻng kishida umrbod immunitet hosil boʻladi. Shu sababli virus endemik koʻrinish olishi uchun yuqori aholi zichligini talab qiladi va bu, katta ehtimol bilan, neolit davrida sodir boʻlmagan[25]. Yaqin Sharqda paydo boʻlganidan soʻng virus miloddan avvalgi 2500-yilda Hindistongacha yetib bordi[29]. Qizamiq oʻsha davrlarda bolalar orasida shunchalik keng tarqalgan ediki, hatto u kasallik sifatida ham tan olinmagan. Misr iyerogliflarida mazkur kasallik inson rivojlanishining normal bosqichi sifatida tasvirlangan[30]. Virus bilan kasallangan oʻsimlikning eng qadimgi taʼriflaridan birini yapon imperatori Koken (718—770) yozgan sheʼrda topish mumkin — asarda yozda barglari sargʻaygan oʻsimlik tasvirlanadi. Keyinchalik Eupatorium lindleyanum sifatida aniqlangan oʻsimlik koʻpincha pomidorning sariq barglari jingalak virusi bilan kasallangan[31].
Oʻrta asrlar[tahrir | manbasini tahrirlash]

Yevropa aholisining tez oʻsib borayotganligi, shaharlar va ulardagi odamlar sonining koʻpayishi koʻplab yuqumli kasalliklar, jumladan, ehtimol, eng mashhur bakterial infeksiya sanalgan qora oʻlimning tarqalishi uchun qulay zamin yaratdi[32]. Chechak va grippdan tashqari viruslar sabab boʻlishi maʼlum boʻlgan infeksiyalarning hujjatlashtirilgan epidemiyalari kamdan-kam uchraydi. 4000 yil ilgari qayd etilgan quturma[33] Yevropada keng tarqalgan infeksion kasalliklardan biri edi va bu holat 1886-yilda Lui Paster tomonidan vaksina ishlab chiqilgunga qadar davom etdi[34]. Oʻrta asrlarda Yevropada oʻrtacha umr koʻrish 35 yoshni tashkil etgan; bolalarning 60 foizi 16 yoshga toʻlmasdan vafot etgan, ularning aksariyati olti yoshgacha umr koʻrgan, xolos. Shifokorlarning ozchilik qismi davo choralarini qoʻllashda oʻz cheklangan tibbiy bilimlariga va, shuningdek, astrologiyaga ham tayangan. Infeksiyalarni davolashning baʼzi usullari orasida kirpi yogʻida qovurilgan mushukdan tayyorlangan malham ham bor edi[35]. Bolalar oʻlimiga sabab boʻlgan kasalliklar orasida qizamiq, gripp va chechak kabilar maʼlum boʻlgan[36]. Salib yurishlari va musulmonlarning istilolari Yevropada V—VII asrlarda qitʼaga kirib kelganidan keyin tez-tez uchrab turgan epidemiyalarning sababi boʻlgan chechakning tarqalishiga yordam berdi[37][38].
Qizamiq butun Yevropa, Shimoliy Afrika va Yaqin Sharqdagi aholi zich joylashgan mamlakatlarda epidemik ahamiyat kasb etardi[39]. Angliyada oʻsha paytlar „mezils“ nomi bilan tanilgan kasallik haqidagi maʼlumotlar birinchi marta XIII asrda tilga olingan va bu, ehtimol, 526—1087-yillar oraligʻida sodir boʻlgan 49 vabodan biri edi[29]. Qizamiq virusi bilan chambarchas bogʻliq boʻlgan boshqa bir virus sabab yuzaga kelgan qoramol kasalligi Rim imperiyasi davridan beri maʼlumdir[40]. Osiyoda paydo boʻlgan kasallikni Yevropaga birinchi marta 370-yilda bosqinchi xunlar olib kelgan. Keyinchalik Chingizxon boshchiligidagi moʻgʻul bosqinlari 1222, 1233 va 1238-yillarda Yevropada pandemiyalarga sabab boʻldi. Infeksiya keyinchalik qitʼadan qoramol olib kelinganidan soʻng Angliyagacha yetib bordi[41]. Oʻsha paytda teri zararkunandalari halokatli kasallik sababchilari hisoblanib, oʻlim darajasi 80—90 foizni tashkil etar edi. Oqibatda qoramollarning qirilib ketishi ocharchilikka olib keldi[41].
[tahrir | manbasini tahrirlash]
1485-yil 22-avgustdagi Henry Tudorning Bosfort jangidagi gʻalabasidan koʻp oʻtmay uning armiyasi toʻsatdan „ingliz poti“ bilan zararlandi, kuzatuvchilar buni yangi kasallik deb taʼrifladilar[42]. Asosan badavlat odamlarga taʼsir oʻtkazadigan gʻayrioddiy kasallik Henry VII oʻz armiyasiga askar yollagan Fransiyada paydo boʻlgan boʻlishi mumkin[43]. 1508-yilning issiq yozida Londonda epidemiya boshlandi. Kasallikni yuqtirib olgan odamlar bir kun ichida vafot etdi, butun shahar boʻylab oʻlim sharpasi kezib yurardi. Jasadlarni olib ketayotgan aravalarni aytmaganda, koʻchalar kimsasiz qolgan edi. Qirol Henry shaharni vaqtincha kirib chiqish uchun yopiq deb eʼlon qildi, shaharga faqatgina shifokorlar va dorixonachilar kirib chiqar edi[44]. Kasallik Yevropaga tarqalib, 1529-yil iyul oyida Hamburgga yetib keldi, bu yerda ilk haftalarda ikki ming kishi halok boʻldi[45]. Keyingi oylarda infeksiya Prussiya, Shveysariya va Shimoliy Yevropada vayronagarchilikka sabab boʻldi[46]. Oxirgi epidemiya 1556-yilda Angliyada kuzatilgan[47]. Oʻn minglab odamlarning oʻlimiga sabab boʻlgan bu kasallik, ehtimol, gripp[48] yoki shunga oʻxshash boshqa virusli infeksiya boʻlgan degan taxminlar bor[49], ammo tibbiyot hali fan hisoblanmagan bu paytdagi qaydlar ishonchsiz boʻlishi ham ehtimoldan holi emas[50]. Tibbiyot fanga aylana boshlagani sayin kasallik taʼriflari aniqlasha boshladi[51]. Garchi oʻsha paytda kasallik yuqtirganlarning azobini yengillashtirish imkoni boʻlmagan boʻlsa ham, uning tarqalishini nazorat qilish choralari koʻrilgan. Savdo va sayohatga cheklovlar joriy qilingan, kasallik kuzatilgan oilalar oʻz jamoalaridan ihotalangan, binolar dezinfeksiya qilingan va zararlangan chorva mollari yoʻq qilingan[52].
Grippga aloqador ilk qaydlar XV asr oxiri — XVI asr boshlariga toʻgʻri keladi[53], ammo infeksiya bilan kasallanish holatlari bundan ancha oldinroq sodir boʻla boshlagan[54]. 1173-yilda Yevropada ilk marta epidemiya sodir boʻldi, 1493-yilda hozirgi cho'chqa grippi epidemiyasi Hispanioladagi tubjoy amerikaliklar orasida tarqaldi. Infeksiya manbai Kolumb kemalaridagi choʻchqalar boʻlganligini isbotlaydigan baʼzi dalillar mavjud[55]. 1557—1559-yillarda Angliyada sodir boʻlgan gripp epidemiyasi paytida aholining besh foizi — taxminan 150,000 kishi — infeksiyadan vafot etdi. Oʻlim darajasi 1918—19-yillardagi pandemiyadan deyarli besh baravar koʻp edi[47]. Ishonchli tarzda qayd etilgan birinchi pandemiya 1580-yil iyul oyida boshlangan va Yevropa, Afrika va Osiyoni qamrab olgan[56]. Oʻlim darajasi yuqori edi — Rimda 8000 kishi halok boʻldi[57]. Keyingi uchta pandemiya XVIII asrda sodir boʻldi. Xususan, 1781—82-yillarda roʻy bergan pandemiya, ehtimol, tarixdagi eng halokatlilaridan biri boʻlgan[58]. Bunda kasallik 1781-yil noyabrda Xitoyda boshlanib, dekabrda Moskvaga yetib kelgan[57]. 1782-yil fevral oyida Sankt-Peterburggacha borib, may oyida Daniyaga yetgan[59]. Olti hafta ichida Britaniya aholisining 75 foizi kasallikni yuqtirgan va pandemiya tez orada Amerikaga tarqalgan[60]. Amerika va Avstraliya XV—XVIII asrlar oraligʻida yevropalik mustamlakachilar kelguniga qadar qizamiq va chechakdan xoli boʻlgan[1].
Amerikaga qizamiq va gripp bilan bir qatorda chechakni ham ispanlar olib kelishgan[1]. Chechak Ispaniyada endemik ahamiyat kasb etib, uni Afrikadan kelgan mavrlar tashigan[61]. Chechak epidemiyasi 1519-yilda Meksikaning Atsteklar davlati poytaxti Tenochtitlan shahrida boshlandi. Uning tashuvchisi Kubadan Ernan Kortesga ergashgan va kemasida chechak bilan kasallangan afrikalik qul boʻlgan Panfilo de Narvaes armiyasi edi[61]. 1521-yilning yozida ispanlar, nihoyat, poytaxtga kirishga muvaffaq boʻlganlarida chechak qurbonlariga duch keldilar[62]. Epidemiya davri va undan keyingi 1545, 1548 va 1576—1581-yillarda mahalliy aholining yarmidan koʻpi halok boʻldi[63]. Ispanlarning aksariyati kasallikka qarshi immunitetga ega edi; Kortes 900 kishidan kam boʻlgan armiyasi bilan atsteklarni magʻlub etishi va Meksikani chechak „yordam“isiz bosib olishi mumkin emas edi[64]. Koʻpgina tubjoy amerikaliklar keyinchalik yevropaliklar tomonidan tashilgan bir qancha kasalliklarning tasodifiy tarqalishi tufayli halok boʻldilar[1]. 1492-yilda Kolumb kirib kelganidan keyingi 150 yil ichida Shimoliy Amerikadagi tubjoy amerikalik aholi soni kasalliklar, jumladan, qizamiq, chechak va gripp oqibatida 80 foizga kamaydi[65][66]. Viruslar oqibatida yetkazilgan zarar Yevropaning mahalliy aholini koʻchirish va yangi hududlarni bosib olishga urinish harakatlariga sezilarli taʼsir koʻrsatdi[67][68].
XVIII asrga kelib chechak Yevropada epidemik ahamiyat kasb eta boshladi. 1719—1746-yillarda Yevropanning yirik-yirik shaharlari, xususan, Londonda beshta epidemiya sodir boʻldi. Asr oxiriga kelib har yili ushbu kasallik natijasida halok boʻladigan yevropaliklar soni 400 mingga yetgandi[69]. Chechak 1713-yilda Hindistondan kemalar orqali Janubiy Afrikaga yetib bordi va 1789-yilda Avstraliyani qamrab oldi[69]. XIX asrda chechak avstraliyalik aborigenlar oʻlimining asosiy sababchisiga aylandi[70].
1546-yilda Girolamo Fracastoro (1478—1553) qizamiqning klassik tavsifini keltirdi. Uning fikricha, kasallik odamdan odamga tarqaladigan „urugʻlar“ (seminariya) tufayli yuzaga keladi. Tomas Sydenham (1624—1689) 1670-yilda Londonda sodir boʻlgan epidemiyaga zaharli bugʻlar sabab boʻlgan deb hisoblagan[29]. Garchi notoʻgʻri nazariyani ilgari surgan boʻlsa-da, u mohir kuzatuvchi edi va sinchkovlik bilan qaydlar olib bordi[71].
Sariq isitma flavivirus tufayli kelib chiqqan va koʻpincha oʻlimga olib keladigan kasallikdir. Virus odamlarga chivinlar (Aedes aegypti) orqali yuqadi va birinchi kasallanish holati 3000-yillar ilgari insonda qayd etilgan[72]. 1647-yilda birinchi qayd etilgan epidemiya Barbadosda sodir boʻldi va oʻsha paytda orol gubernatori boʻlgan John Wintrop tomonidan „Barbados distemperi“ deb nomlandi. Gubernator aholini kasallikdan himoyalash uchun karantin qonunlarini qabul qildi — bu Shimoliy Amerikadagi ilk shunday xarakterdagi qonunlardan edi[73]. Kasallikning keyingi epidemiyalari Shimoliy Amerikada XII, XIII va XIX asrlarda sodir boʻldi[74]. Denge isitmasi birinchi boʻlib 1779-yilda Indoneziya va Misrda qayd etilgan. Savdo kemalari kasallikni 1780-yilda AQShga tashidi, bu Filadelfiyada epidemiya sodir boʻlishiga olib keldi[75].
Yangi paydo boʻlgan yuqumli kasalliklar (EID) inson salomatligiga tobora koʻproq xavf tugʻdirmoqda. EIDlarning aksariyati zoonotik kelib chiqishga ega[76] boʻlib, odam populyatsiyasining koʻpayishi va chorvachilik, shuningdek, yovvoyi hayvonlar muhitining kuchayishi bunda qisman sababchi hisoblanadi[77][78].

1845—1852-yillarda roʻy bergan Irlandiyadagi Buyuk ocharchilikka qadar kartoshka kasalligining eng koʻp tarqalgan sababi kuyikishni keltirib chiqaradigan mogʻor emas, balki virus edi. U 1770-yillarda Angliyada keng tarqalgan boʻlib, hududdagi kartoshka hosilining 75 foizini yoʻq qilgan. Oʻsha paytda Irlandiyada kartoshka hosili nisbatan zararsiz qoldi[79].
Emlashning kashf etilishi[tahrir | manbasini tahrirlash]

Chechak[tahrir | manbasini tahrirlash]
Ledi Mary Wortley Montagu (1689—1762) aristokrat, yozuvchi va parlament aʼzosining rafiqasi edi. 1716-yilda uning eri Edward Wortley Montagu Angliyaning Istanbuldagi elchisi etib tayinlandi. Ledi turmush oʻrtogʻiga ergashib Istanbulga bordi va kelganidan ikki hafta oʻtgach chechakdan oʻzgaruvchanlik bilan himoya qilishning mahalliy amaliyotini oʻylab topdi. Bu chechak bilan ogʻrigan odamlarning yiringini teri ostiga yuborish orqali amalga oshirilar edi[7]. Mary Montaguning ukasi chechakdan vafot etgan, xonimning oʻzi ham kasallikka chalingandi. Besh yoshli oʻgʻli Edwardni xuddi shunday azob-uqubatlardan qutqarishga qaror qilib, u elchixona jarrohi Charles Maitlandga uni emlashni buyuradi. Londonga qaytib kelgach esa Maitlanddan qirol shifokorlari huzurida toʻrt yoshli qizini emlashni soʻraydi[80]. Keyinchalik Montagu Uels shahzodasi va malikasini protseduraning ommaviy namoyishiga homiylik qilishga koʻndirdi. Oʻlimga hukm qilingan va Newgate qamoqxonasida qatl etilishini kutayotgan olti mahbusga ommaviy eksperiment subyektlari sifatida xizmat qilish evaziga toʻliq afv etish taklif qilindi. Ular 1721-yilda emlandilar. Barcha mahbuslar protseduradan keyin tuzalib ketishdi[81]. Himoya taʼsirini sinab koʻrish uchun ulardan biri — oʻn toʻqqiz yoshli ayolga chechak yuqtirgan oʻn yoshli bola bilan bir toʻshakda olti hafta davomida uxlash buyurildi. Ayolga kasallik yuqmadi[82].
Tajriba oʻn bitta yetim bolada takrorlandi, ularning barchasi sinovdan omon qolishdi. 1722-yilga kelib hatto qirol George I ning nevaralari ham emlangan edi[83]. Biroq amaliyot butunlay xavfsiz boʻlmagan — oʻlim ehtimoli har ellikdan bir nafarni tashkil qilgan[84]. Jarayon qimmatga tushdi; baʼzi shifokorlar 5 funt sterlingdan 10 funt sterlinggacha haq oldilar, yana baʼzilar uni boshqa xohlovchiga 50 funt sterlingdan 100 funt sterlinggacha yoki foydaning yarmiga sotdilar. Emlash daromadli hodisaga aylandi, shuningdek, 1770-yillarning oxirigacha u koʻpchilik uchun juda qimmat amaliyot hisoblanardi[85]. Oʻsha paytda viruslar yoki immunitet tizimi haqida hech narsa maʼlum emas edi va bu protsedura qanday himoyalanganligi hech kimga maʼlum boʻlmagan[86].

Edward Jenner (1749—1823), britaniyalik qishloq shifokori, bolaligida chechak bilan koʻp marotaba ogʻrigan edi[87]. U ogʻir sinovlardan qattiq azob chekadi, lekin chechak uning organizmida qoldirgan toʻliq himoya — immunitet natijasida tirik qoladi[88]. U davrdagi gap-soʻzlarga koʻra sigir chechak deb ataladigan, nisbatan yengil infeksiyani yuqtirgan sut sogʻuvchi ayollar chechakka qarshi immunitetga ega boʻlgan. U nazariyani sinab koʻrishga qaror qildi (garchi bu tajribani oʻtkazishda birinchi boʻlmagan boʻlsa ham)[89]. 1796-yil 14-mayda sigir chechakka qarshi emlash uchun sakkiz yoshli sogʻlom bolani tanladi[90]. James Phipps (1788—1853) sigir chechak virusi bilan eksperimental emlashdan omon qoldi va faqat yengil isitmani boshdan kechirdi. 1796-yil 1-iyulda Jenner chechak bilan (ehtimol, yiringdan olingan) Phippsning qoʻllarini qayta emladi. Phipps yana omon qoldi va keyinchalik chechak bilan 20 martadan ortiq emlandi, bunda u biror marta kasallikka chalinmadi. Shunday qilib, emlash (bu soʻz lotincha vakka soʻzidan olingan boʻlib, „sigir“ degan maʼnoni anglatadi) ixtiro qilingan edi[91]. Tez orada Jenner usuli chechak bilan kasallanishdan xavfsizroq ekanligi oʻz isbotini topdi va 1801-yilga kelib 100 000 dan ortiq odam emlandi[92].
Pullik emlash bilan shugʻullanadigan va daromadlari kamayishini oldindan koʻra bilgan shifokorlarning eʼtirozlariga qaramay 1840-yilda Buyuk Britaniyada kambagʻallarni bepul emlash joriy etildi. Oʻlimga olib kelishi mumkin boʻlganligi sababli oʻsha yili emlanishdan bosh tortish noqonuniy deb eʼlon qilindi[92]. 1853-yilgi „Emlash toʻgʻrisida“gi qonunga koʻra Angliya va Uelsda emlash majburiy etib belgilandi, unga binoan agar ota-onalar farzandlari uch oylik boʻlgunga qadar emlanmagan boʻlsa, 1 funt sterling miqdorida jarimaga tortilishi mumkin edi. Qonun yetarli darajada ijro etilmadi va 1840-yildan beri oʻzgarmagan emlash tizimi samarasiz boʻlib qoldi. Aholining faqat kichik bir qismi emlandi[93]. Majburiy vaksinatsiya yaxshi qabul qilinmadi va noroziliklardan soʻng 1866-yilda Emlashga qarshi liga va Majburiy emlashga qarshi liga tuzildi[94][95]. Emlashga qarshi kampaniyalardan soʻng 1895-yilda Glosterda chechakning kuchli avj olishi kuzatildi, shaharda yigirma yil ichida ilk marotaba 434 kishi, shu jumladan, 281 bola halok boʻldi[96]. Shunga qaramay, Britaniya hukumati namoyishchilarning talablarini inobatga oldi va 1898-yildagi „Emlash toʻgʻrisida“gi qonun jarimalarini bekor qildi. Qonunga emlash jarayoniga ishonch bildirmagan ota-onalar uchun „emlanishdan vijdonan voz kechish“ bandi qoʻshildi. Keyingi yillar davomida 250 000 eʼtiroz bildirildi va 1912-yilga kelib yangi tugʻilgan chaqaloqlarning faqat yarmidan kamrogʻi emlandi[97]. 1948-yil holatiga koʻra Buyuk Britaniyada chechakka qarshi emlash majburiy emas edi[98].
Quturish[tahrir | manbasini tahrirlash]

Quturish koʻpincha oʻlim bilan yakun topadigan kasallik boʻlib, sutemizuvchilarning quturish virusi bilan kasallanishi natijasida yuzaga keladi. XXI asrda infeksiya bilan asosan tulki va koʻrshapalak kabi yovvoyi sutemizuvchilarning kasallanishi holatlari kuzatilmoqda, biroq, shunday boʻlsa-da, u eng qadimgi maʼlum virusli kasalliklardan biri sanaladi. Quturish sanskritcha soʻz rabhas atamasi bilan ifodalanib, miloddan avvalgi 3000-yillardan boshlab[34] „jinnilik“ yoki „gʻazab“[30] maʼnosida qoʻllanilgan. Kasallikning oʻzi esa 4000-yildan ortiqroq vaqtdan beri maʼlumdir[33]. Quturishning tavsiflari Mesopotamiya manbalarida ham uchraydi[99]. Qadimgi yunonlar uni „lissa“ yoki „litta“ deb atagan boʻlib, bu „jinnilik“ degan maʼnoni bildirgan[33]. Quturish haqidagi ilk maʼlumotlarni miloddan avvalgi 2300-yildan boshlab Eshnunna qonunlarida topish mumkin. Aristotel (miloddan avvalgi 384—322-yillar) kasallikning eng qadimgi taʼriflaridan biri va uning odamlarga qanday yuqishi haqida yozib qoldirgan. Celsus miloddan avvalgi birinchi asrda ilk marotaba quturishning gidrofobiya deb ataladigan alomatlaridan birini qayd etgan. U kasallik hayvonlar hamda odamlarning tupugidagi shilimshiq orqali yuqishini taxmin qilib, bu jarayonni tasvirlash uchun „virus“ soʻzini ixtiro qilgan[33]. Quturish epidemiyani keltirib chiqarmaydi, ammo oʻzining dahshatli alomatlari, jumladan, es-xushni yoʻqotish, gidrofobiya va oʻlim tufayli infeksiya odamlar tomonidan juda katta qoʻrquv bilan kutib olinadi[33].
Fransiyada Louis Pasteur davrida (1822—1895) odamlarda quturish har yili bor-yoʻgʻi yuz martacha qayd etilardi, biroq ayni shu paytda kasallikni davolash usullari yuzasidan juda koʻplab izlanishlar olib borilgan. Ehtimoliy xavfni anglagan Pasteur „mikrob“ni quturgan itlardan qidira boshlagan[100]. Olim quturish natijasida oʻlgan itlarning qurigan orqa miya suyaklaridan modda olib, sogʻlom itlarga joʻnatdi. Mazkur tajribada sogʻlom it kasallikni yuqtirmadi. U tajribani bir necha marta bitta itda kamroq muddat davomida quritilgan toʻqima bilan takrorladi. It yuqtirilganiga u qadar ham koʻp boʻlmagan quturish infeksiyasi bilan zararlangan orqa miya toʻqimasini inyeksiya qilishdan keyin ham tirik qoldi. Shunday qilib, Pasteur itni quturish kasalligiga qarshi immunizatsiya qilgan va keyinroq bu amaliyot yana 50 ta it bilan takrorlangan[101].

Pasteur oʻz usuli qanday ishlashi haqida yetarli tasavvurga ega emas edi. Shunday boʻlsa-da, u amaliyotni 1885-yil 6-iyulda oʻzining huzuriga onasi tomonidan olib kelingan bemor Jozeph Meister (1876—1940)da sinab koʻrdi. Bolani quturgan it tishlab olgan edi. Meisterning onasi Pasteurdan oʻgʻliga yordam berishini iltimos qildi. Pasteur shifokor emas, olim edi va agar biror narsa notoʻgʻri amalga oshirilsa, oʻzi uchun qanday oqibatlarga olib kelishini yaxshi bilardi. Shunday boʻlsa-da, u bolaga yordam berishga qaror qildi va soʻnggi oʻn kun ichida quturgan quyonning orqa miya toʻqimasidan modda olib, bolani emladi[102]. Keyinchalik Pasteur shunday deb yozgan edi: „Bolaning oʻlimi muqarrar boʻlib tuyildi, men chuqur va ogʻir tashvishga tushmasdan qaror qildim… itlar ustida doimiy ravishda muvaffaqiyatli yakulangan protsedurani Jozef Meisterda sinab koʻrdim“[103]. Meister tuzalib, 27-iyul kuni onasi bilan uyiga qaytdi. Oʻsha yilning oktyabr oyida Pasteur ikkinchi bolani muvaffaqiyatli davoladi; boshqa bolalarni himoya qilish mahalida 15 yoshli choʻpon bola Jean-Baptiste Jupillening (1869—1923) oʻzi quturgan it hujumiga uchragan edi[104]. Pasteurning davolash usuli 50 yildan ortiq vaqt davomida qoʻllanib kelindi[105].
Adelchi Negri (1876—1912) 1903-yilda ilk marotaba mikroskopik lezyonlarni kuzatguniga qadar kasallikning sabablari haqida juda kam narsa maʼlum boʻlgan. Quturgan hayvonning miyasidagi bu lezyonlar endilikda Negri tanachalari deb ataladi[106]. Negri ularni oddiy parazitlar deb oʻylagan. Paul Remlinger (1871—1964) Negri tadqiqotlaridan soʻng tez orada filtrlash tajribalari orqali mazkur lezyonlar protozoalar va hatto bakteriyalardan ham ancha kichikroq ekanligini aniqlagan. Nihoyat, oradan 30 yil oʻtgach Negri tanachalari 100—150 nanometr uzunlikdagi (rabdovirus zarrachalarining oʻlchami) zarrachalardan tashkil topgan quturish kasalligini keltirib chiqaradigan virus ekanligi aniqlandi[33].
XX va XXI asrlar[tahrir | manbasini tahrirlash]
XX asrning boshlarida bakteriyalar oʻtishi uchun teshiklari juda kichik boʻlgan filtrlar yordamida oʻtkazilgan tajribalar natijasida viruslar mavjudligiga dalil topildi; ularni tavsiflash uchun „filtrlanadigan virus“ atamasi ishlab chiqildi[107]. 1930-yillargacha boʻlgan davrlarda koʻpchilik olimlar viruslarni mayda bakteriyalar deb hisoblashgan. Ammo 1931-yilda elektron mikroskopning ixtiro qilinishi boshqacharoq dalillarni taqdim qildi[108]. Viruslarda DNK yoki RNK shaklida genetik material mavjudligi aniqlanganidan keyin vaziyat tubdan oʻzgardi[109]. Oʻziga xos biologik mavjudotlar sifatida tan olingandan soʻng tez orada ularning oʻsimliklar, hayvonlar va hatto bakteriyalarning koʻplab infeksiyalariga sabab boʻlganligi oʻz isbotini topdi[110].
XX asrda viruslar keltirib chiqaradigan odamlarda uchraydigan koʻplab kasalliklaridan biri boʻlgan chechakka qarshi himoya vositalari topildi. OIV va gripp virusi kabilar keltirib chiqaradigan kasalliklarni nazorat qilish qiyinroq ekanligi isbotlangan[111]. Shuningdek, arboviruslar keltirib chiqaradigan kasalliklar ham yangi muammolarni paydo qilmoqda[112].
Oʻtgan tarixiy davr mobaynida odamlar oʻz xatti-harakatlarini oʻzgartirganidek, viruslar ham oʻzgargan. Qadim zamonlarda odamlar soni pandemiyalar yuzaga kelishi uchun juda ozlik qilar, baʼzi viruslar esa omon qolish uchun juda kuchsiz edi. XX—XXI asrlarda aholi zichligining tobora ortib borishi, qishloq xoʻjaligi va dehqonchilik usullaridagi inqilobiy oʻzgarishlar, yuqori tezlikda amalga oshadigan sayohatlar yangi viruslarning tarqalishi va eski viruslarning qaytadan paydo boʻlishiga turtki boʻldi[113][114]. Chechak kabi baʼzi virusli kasalliklarni yengish mumkin edi, ammo viruslarning yanada yangi turlari, masalan, ogʻir oʻtkir respirator sindromi (SARS) kabilar paydo boʻlishda davom etdi[115]. Vaksinalar hali ham viruslarga qarshi eng kuchli vosita boʻlib qolayotgan boʻlsalar-da, soʻnggi oʻn yilliklarda oʻz xostlarida koʻpayadigan viruslarni aniq nishonga olish uchun virusga qarshi dorilar ishlab chiqildi[116]. 2009-yilgi gripp pandemiyasi viruslarning yangi shtammlari, ularning tarqalishining oldini olishga qaratilgan saʼy-harakatlarga qaramay, butun dunyo boʻylab qanchalik tez tarqalayotganini koʻrsatdi[117].
Viruslarni aniqlash va nazorat qilish sohasidagi izlanishlar izchil davom etmoqda. Nafas yoʻllari infeksiyalari, shu jumladan, pnevmoniyaning sababchisi boʻlgan inson metapnevmovirusi 2001-yilda kashf etilgan[118]. Bachadon boʻyni saratoniga olib keladigan papilloma virusiga qarshi vaksina 2002—2006-yillarda ishlab chiqilgan[119]. 2005-yilda inson T-limfotrop viruslari 3 va 4 topildi[120]. 2008-yilgi Jahon sogʻliqni saqlash tashkilotining poliomielitni yoʻq qilish boʻyicha global tashabbusi 2015-yilgacha poliomielitni yoʻq qilish rejasi bilan qayta ishga tushirildi[121]. 2010-yilda eng katta virus Megavirus chilensis amyobalarni zararlagani aniqlandi[122]. Bu hodisa gigant viruslarning viruslar evolutsiyasidagi oʻrni va hayot daraxtidagi mavqeiga yanada koʻproq qiziqish uygʻotdi[123].
Chechakka qarshi kurash[tahrir | manbasini tahrirlash]
Chechak virusi XX asrda 300 millionga yaqin oʻlim holatining asosiy sababiga aylandi[124]. Mazkur kasallik butun insoniyat tarixi mobaynida boshqa viruslarga qaraganda koʻproq kishilarning oʻlimiga olib kelgani taxmin qilinadi[125]. 1966-yilda Jahon sogʻliqni saqlash assambleyasi (Jahon sogʻliqni saqlash tashkilotining qaror qabul qiluvchi organi) tomonidan „Chechakni yoʻq qilishning kuchaytirilgan dasturi“ni boshlash va oʻn yil ichida kasallikni yoʻq qilishga urinish boʻyicha kelishuvga erishildi[126]. Oʻsha paytda chechak hali ham 31 mamlakat[127], shu jumladan, Braziliya, butun Hindiston qitʼasining pastki qismi, Indoneziya va Sahroi Kabirdan Janubiy Afrikaga qadar hududlarda endemik ahamiyat kasb etayotgan edi[126]. Chechakni yoʻq qilishdek ulugʻvor maqsadga bir necha sabablarga koʻra erishish mumkin deb hisoblangan: vaksina alohida himoyani taʼminladi; virusning faqat bitta turi mavjud edi; uni tabiiy ravishda olib yuradigan hayvonlar yoʻq edi; infeksiyaning inkubatsiya davri maʼlum edi va u kamdan-kam hollarda 12 kundan uzoqroq davom etardi; infeksiya har doim bir xil simptomlarni keltirib chiqarar, shuning uchun kimda kasallik borligini bilish qiyin emasdi[128][129].
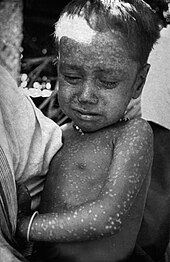
Ommaviy emlashlardan soʻng kasallikni aniqlash va uning oldini olish chechakka qarshi kurash kampaniyasining asosiy vazifasini tashkil qildi[131]. Koʻrilgan chora-tadbirlar tez orada oʻz samarasini koʻrsatdi; chechak 1970-yilda Gʻarbiy Afrika, 1971-yilga kelib esa Braziliyada endemik xarakterini yoʻqotdi[132]. 1973-yil holatiga koʻra chechak faqat Hindiston subkontinenti, Botsvana va Efiopiyada endemik boʻlib qoldi[127]. Nihoyat, butun dunyo boʻylab 13 yillik muvofiqlashtirilgan kasalliklar nazorati va emlash kampaniyalaridan soʻng Jahon sogʻliqni saqlash tashkiloti 1979-yilda chechakning yoʻq qilish kampaniyasi yakunlanganini eʼlon qildi[133]. Amaldagi asosiy qurol emlash vositasi sifatida ishlatilgan vaccinia virusi boʻlsa-da, hech kim uning qayerdan kelganini aniq bilmaydi; xususan, bu Edward Jenneur ishlatgan sigir shtammi ham, chechakning zaiflashgan shakli ham emasdi[134].
Yoʻq qilish kampaniyasi Janet Parkerning oʻlimi (1938—1978) va uning ortidan chechak boʻyicha mutaxassis Henry Bedsonning oʻz joniga qasd qilishiga (1930—1978) olib keldi. Parker Bedsonning chechak laboratoriyasi joylashgan binoda ishlagan Birmingham universiteti xodimi edi. U Bedson jamoasi tekshirayotgan chechak virusi bilan kasallanib, vafot etdi. Baxtsiz hodisadan uyalgan va buning uchun oʻzini aybdor his qilgan Bedson esa oʻz joniga qasd qildi[135].
2001-yil 11-sentyabr kuni Qoʻshma Shtatlarga qilingan hujumlardan oldin Jahon sogʻliqni saqlash tashkiloti AQSh va Rossiyadagi laboratoriyalarda saqlanadigan chechak virusining barcha maʼlum zaxiralarini yoʻq qilishni taklif qildi[136]. Chechak virusi yordamida amalga oshirilishi mumkin boʻlgan bioterrorizm qoʻrquvi va infeksiyani davolash uchun dorilarni ishlab chiqishda virusga boʻlgan ehtiyoj bu rejaga chek qoʻydi[137]. Agar halokat davom etsa, chechak virusi birinchi boʻlib inson aralashuvi bilan yoʻq boʻlib ketishi mumkin edi[138].
Qizamiq[tahrir | manbasini tahrirlash]
Qizamiq XIX asrning boshlarida Janubiy Afrikada vaqti-vaqti bilan uchrab turgan, koʻpincha oʻlimga olib keladigan infeksiya hisoblangan. 1850-yillardan boshlab epidemiyalar koʻlami ortdi. Ikkinchi Bur urushi (1899—1902) davrida qizamiq Britaniya konslagerlaridagi mahbuslar orasida keng tarqaldi va minglab kishilarning oʻlimiga sabab boʻldi. Lagerlardagi oʻlim darajasi britaniyalik qurbonlar soniga qaraganda oʻn baravar koʻp edi[139].
1960-yillarda AQShda emlash joriy etilguniga qadar har yili 500 000 dan ortiq odamda qizamiq kuzatilib, ularning taxminan 400 ga yaqini oʻlim bilan yakun topgan. Rivojlangan mamlakatlarda asosan uch yoshdan besh yoshgacha boʻlgan bolalar kasallangan, rivojlanayotgan mamlakatlarda esa zararlangan bolalarning yarmi ikki yoshgacha boʻlgan[140]. AQSh va Buyuk Britaniyada har yili tugʻilgan bolalar soniga bogʻliq boʻlgan muntazam ravishda yillik yoki ikki yilda bir marta kuzatiladigan kasallikning epidemiyasi mavjud edi[141]. Hozirgi epidemiya shtammi XX asrning birinchi yarmida — taxminan 1908—1943-yillar oraligʻida rivojlandi[142].

Londonda 1950—1968-yillarda har ikki yilda bir marta epidemiya qayd etilgan boʻlsa, tugʻilish darajasi yuqori boʻlgan Liverpulda epidemiyalarning yillik sikli kuzatilgan. Ikkinchi Jahon urushi oldidan AQShda Buyuk Depressiya davrida tugʻilish koʻrsatkichlari past boʻlgan va qizamiq epidemiyasi vaqti-vaqti bilan qayd qilingan. Urushdan keyin tugʻilish koʻpaydi va epidemiyalar har ikki yilda muntazam ravishda sodir boʻla boshladi. Tugʻilish darajasi juda yuqori boʻlgan rivojlanayotgan mamlakatlarda har yili epidemiyalar sodir boʻladi[141]. Qizamiq hali ham aholi zich joylashgan, kam rivojlangan, tugʻilish koʻrsatkichlari yuqori boʻlgan va samarali emlash kampaniyalari mavjud boʻlmagan mamlakatlarning asosiy muammosi boʻlib qolmoqda[143].
1970-yillarning oʻrtalariga kelib „qizamiqni xotiraga aylantir“ deb nomlanuvchi ommaviy emlash dasturidan soʻng AQShda qizamiq bilan kasallanish holatlari 90 foizga kamaydi[144]. Boshqa mamlakatlardagi shunga oʻxshash emlash kampaniyalari soʻnggi 50 yil ichida infeksiya koʻlamini 99 foizga kamaytirdi[145]. Sezuvchan shaxslar hali ham infeksiya manbai boʻlib qolmoqda — bunday toifaga emlash taqvimi samarasiz boʻlgan mamlakatlardan koʻchib kelganlar, emlashni rad etganlar yoki ota-onalari emlatishni xohlamagan bolalar kiradi[146]. Odam qizamiq virusining yagona tabiiy tashuvchisidir[144]. Infeksiyani yutqirishdan keyin hosil boʻlgan kasallikka qarshi immunitet umrbod saqlanib qoladi[147].
Qizamiqqa qarshi vaksinadan foydalanish masalasi tobora munozarali tus olib bordi. 1998-yilda Andrew Wakefield va uning hamkasblari soxta tadqiqot maqolasini nashr etib, MMR vaksinasining autizm bilan bogʻliqligini daʼvo qilishdi. Tadqiqot keng tarzda eʼlon qilindi va emlash protsedurasining xavfsizligi haqidagi qarashlarga putur yetkazdi[148]. Wakefieldning tadqiqotlari soxta ekanligi oʻz isbotini topdi va 2010-yilda u Buyuk Britaniya tibbiy reestridan oʻchirildi — endi u mamlakatda tibbiyot bilan shugʻullana olmaydi[149]. Shu kabi qarama-qarshilik holarlaridan soʻng Buyuk Britaniyada MMRga qarshi emlash darajasi 1995-yildagi 92 foizdan 2003-yilda 80 foizdan kamga tushdi[150]. Qizamiq bilan kasallanish holatlari 1998-yilda 56 tadan 2008-yilda 1370 tagacha koʻtarildi va shunday oʻsish butun Yevropada kuzatildi[149]. 2013-yil aprel oyida Uelsda (Buyuk Britaniya) qizamiq epidemiyasi avj oldi, kasallik asosan emlanmagan oʻsmirlarga taʼsir koʻrsatdi[150]. Qarama-qarshiliklarga qaramay, Finlandiya, Shvetsiya va Kubada qizamiq yoʻq qilindi[151]. Yaponiyada 1992-yilda majburiy emlash bekor qilindi, oqibatda 1995—1997-yillarda mamlakatda 200 000 dan ortiq kasallanish holatlari qayd etildi[152]. Bugungi kunda ham qizamiq Yaponiya sogʻliqni saqlash tuzimi muammosi boʻlib qolmoqda; 2007-yil dekabr oyida mamlakatda kasallikka qarshi kurashish maqsadida qizamiqni yoʻq qilish milliy rejasi ishlab chiqilgan[153]. Qizamiqni global miqyosda yoʻq qilish imkoniyati 1960-yillarda vaksina qoʻllanila boshlaganidan buyon tibbiy adabiyotlarda muhokama qilinmoqda. Agar poliomielitni yoʻq qilish boʻyicha joriy kampaniya muvaffaqiyatli boʻlsa, munozaralar yangilanishi mumkin[154].
Poliomielit[tahrir | manbasini tahrirlash]

XX asrning oʻrtalarida AQSh va Yevropadagi ota-onalar farzandlari „bolalar falaji“ deb nomlanuvchi poliomielit (yoki polio)ga chalinishidan tashvishga tushishardi[155]. Asr boshida kasallik kamdan-kam kuzatilar va dunyo boʻylab yiliga atigi bir necha ming holat qayd etilardi. Ammo 1950-yillarga kelib faqat AQShning oʻzida yillik kasallanish koʻrsatkichlari 60 000 ga yetdi[156], Angliya va Uelsda oʻrtacha 2300 holat qayd etildi[157].
1916 va 1917-yillarda AQShda yirik epidemiyalar sodir boʻlgan; qayd etilgan 27 000 holatning 6000 tasi oʻlim bilan yakunlangan, shundan Nyu-York shahrida kuzatilgan holatlar soni 9000 tani tashkil qilgan[158]. Oʻsha paytda hech kim virus qanday tarqalayotganini bilmasdi[159]. Kasallikning tarqalishi Staten-Island kabi gullab-yashnagan tumanlarda yuqori boʻlsa-da, shaharning koʻplab aholisi, shu jumladan, olimlar ham bunga qashshoq yashovchi muhojirlar aybdor deb hisoblashgan[160]. Kasallanish holatlari bir vaqtning oʻzida boshqa koʻplab sanoati rivojlangan mamlakatlarda ham qayd etilgan. Xususan, poliomielit AQShda avj olishidan oldin Shvetsiyada katta epidemiyalar sodir boʻlgan edi[161].
XX asrda sanoatlashgan mamlakatlarda poliomielit koʻpayishining aqniq sababi hech qachon toʻliq tushuntirilmagan. Kasallik fekal-ogʻiz yoʻli bilan odamdan odamga oʻtadigan virus natijasida kelib chiqadi[162] va tabiiy ravishda faqat odamlarga yuqadi[163]. Sanitariya yaxshilangan va farovonlik darajasi ortib borayotgan davrda bu kasallikning muammoga aylangani paradoksdir[162]. Virus XX asrning boshlarida kashf etilgan boʻlsa-da, uning dunyo boʻylab tarqalishi 1950-yillargacha tan olinmagan. Hozirgi vaqtda maʼlumki, infeksiyalangan shaxslarning ikki foizdan kamrogʻida kasallik rivojlanadi, aksariyat holatlar yengil oʻtkaziladi[164]. Epidemiyalar paytida virus juda koʻpchilikda kasallikni rivojlantirgan, bu esa sogʻliqni saqlash xodimlari nega manbani ajrata olmaganliklarini tushuntiradi[163].
1950-yillarning oʻrtalarida, vaksinalar ishlab chiqilganidan soʻng, koʻplab mamlakatlarda ommaviy emlash kampaniyalari boʻlib oʻtdi[165]. AQShda Dimes marti tomonidan ilgari surilgan kampaniyadan soʻng poliomielit bilan kasallanishning yillik soni keskin kamaydi; oxirgi epidemiya 1979-yilda sodir boʻlgan[166]. 1988-yilda Jahon sogʻliqni saqlash tashkiloti boshqa tibbiy tuzilmalar bilan birgalikda poliomielitni yoʻq qilish boʻyicha global tashabbusni boshladi va 1994-yilga kelib Amerika, 2000-yilda Tinch okeani mintaqasi va 2003-yilda Yevropa kasallikdan xoli hudud deb eʼlon qilindi[167]. 2012-yil oxirida Jahon sogʻliqni saqlash tashkiloti tomonidan faqat 223 ta holat qayd etilgan. Bular asosan 1-toifa poliovirus infeksiyalari boʻlib, Nigeriyada 122 ta, Chadda bitta, Pokistonda 58 ta va Afgʻonistonda 37 ta holat kuzatilgan.
Emlash guruhlari koʻpincha xavf ostida qolishlarini aytib oʻtish kerak; 2013-yil boshida Pokistonda yetti, Nigeriyada toʻqqiz nafar vaksinator oʻldirildi[168]. Pokistonda 2013-yil 26-fevralda xavfsizlikni taʼminlagan politsiyachining oʻldirilishi kampaniyaga yanada jiddiy toʻsqinlik qildi[169].
OITS[tahrir | manbasini tahrirlash]

Odam immunitet tanqisligi virusi (OIV) bu infeksiya davolanmasa, OITSga (orttirilgan immunitet tanqisligi sindromi) olib kelishi mumkin boʻlgan virusdir[170]. Aksariyat virusologlarning fikricha, OIV Kongo Demokratik Respublikasining Kinshasa shahrida XX asrda paydo boʻlgan[171][172]. Bugungi kunga qadar 70 milliondan ortiq odam virus bilan kasallangan. 2011-yil holatiga koʻra 35 millionga yaqin odam OITS oqibatida vafot etdi[173], bu esa kasallikni tarixdagi eng halokatli epidemiyalardan biriga aylantirdi[174]. OIV-1 XX asrning soʻnggi choragida paydo boʻlgan eng talafotli viruslardan biridir[175]. 1981-yilda besh nafar gey yigitning oʻlimi haqida ilmiy maqola chop etilganda ularning OITSdan vafot etgani haqida hech kim bilmas edi. Virus bir necha oʻn yillar mobaynida asta-sekinlik bilan shakllana borgani sababli epidemiyaning toʻliq koʻlami hech kimga maʼlum emas[176].
OIV XX asrning boshlarida Afrikada shimpanzelar va odamlar oʻrtasidagi tur toʻsigʻini kesib oʻtdi[177]. Keyingi yillarda Afrikada ulkan ijtimoiy oʻzgarishlar va tartibsizliklar yuz berdi. Aholi orasida yangilanish misli koʻrilmagan edi, chunki koʻp sonli guruhlar qishloq xoʻjaliklaridan kengayib borayotgan shaharlarga koʻchib oʻtishdi va virus chekka hududlardan aholi zich joylashgan shaharlarga tarqaldi[178]. OITSning inkubatsiya davri taxminan 10 yilni tashkil etadi, shuning uchun global epidemiya 1980-yillarning boshlarida boshlandi deyish toʻgʻri boʻladi[179]. Oʻsha paytda asosiy eʼtibor ayblov va qoralovga qaratilgan edi[180]. OIV pandemiyasining kelib chiqishi haqidagi „Out of Africa“ nazariyasi afrikaliklar tomonidan yaxshi qabul qilinmadi, ular oʻzlariga qoʻyilayotgan ayblovni notoʻgʻri deb hisobladilar. Bu Jahon sogʻliqni saqlash assambleyasining 1987-yilgi rezolyutsiyasi qabul qilinishiga olib keldi, unda OIV „geografik kelib chiqishi aniqlanmagan tabiiy ravishda paydo boʻlgan virus“ deb taʼkidlangan[181].
OIV pandemiyasi butun dunyo boʻylab jamiyatlararo munosabatlarni qiyinlashtirdi va ijtimoiy oʻzgarishlarga olib keldi[182]. Jinsiy hayot haqidagi fikrlar yanada ochiqroq muhokama qilinadigan boʻldi. Bir paytlar tabu sanalgan jinsiy amaliyot va giyohvand moddalarni isteʼmol qilish boʻyicha maslahatlarga koʻplab hukumatlar va ularning sogʻliqni saqlash provayderlari tomonidan homiylik qilindi[183]. Antiretrovirus dori vositalari bilan taʼminlash etikasi va narxi boʻyicha bahslar, ayniqsa kam rivojlangan mamlakatlarda sogʻliqni saqlash sohasidagi tengsizliklar mavjudligini taʼkidladi va keng koʻlamli qonunchilik oʻzgarishlarini ragʻbatlantirdi[184]. Rivojlanayotgan mamlakatlarda OIV/OITSning taʼsiri juda katta boʻldi; sogʻliqni saqlash, mudofaa va fuqarolik xizmatlari kabi asosiy tashkilotlar jiddiy ravishda oʻzgarishga yuz tutdi[185]. Oʻrtacha umr koʻrish yoshi qisqardi. Masalan, Zimbabveda 1991-yilda oʻrtacha umr 79 yoshni tashkil etgan boʻlsa, 2001-yilga kelib bu koʻrsatkich 39 yoshga qisqardi[186].
Gripp[tahrir | manbasini tahrirlash]

Gripp virusi genetik oʻzgarishlarga uchraganida koʻp odamlar yangi shtammga qarshi immunitetga ega boʻlmaydilar va agar sezgir shaxslar populyatsiyasi infeksiya zanjirini saqlab qolish uchun yetarlicha yuqori boʻlsa, pandemiya yuzaga keladi. Genetik oʻzgarishlar odatda virusning turli shtammlari, ayniqsa qushlar va choʻchqalar viruslari birikkanda sodir boʻladi. Garchi umurtqali hayvonlarning koʻplab viruslari bir tur bilan cheklangan boʻlsa-da, gripp bundan mustasno[187]. XIX asrning soʻnggi pandemiyasi 1899-yilda sodir boʻlib, u Yevropada 250 000 kishining oʻlimiga olib kelgan. Rossiya yoki Osiyoda paydo boʻlgan virus poyezdlar va paroxodlar vositasida tez tarqaldi[188].
1918-yilda virusning yangi shtammi paydo boʻldi, ispan grippining keyingi pandemiyasi tarixdagi eng dahshatli tabiiy ofatlardan biriga aylandi[188]. Qurbonlar soni juda koʻp edi; butun dunyo boʻylab 50 millionga yaqin odam infeksiya natijasida vafot etdi[189]. Birgina AQShda kasallik natijasida kelib chiqqan oʻlimlar soni 550 mingni tashkil qilib, bu Birinchi Jahon urushi paytidagi mamlakatning yoʻqotishlari sonidan oʻn baravar koʻp edi[190]. Buyuk Britaniyada 228,000 kishi halok boʻldi[191]. Hindistonda 20 milliondan ortiq oʻlim holati kuzatilgan, Gʻarbiy Samoada esa aholining 22 foizi vafot etgan[192]. Gripp bilan kasallanish holatlari har qishda sodir boʻlsa-da, XX asrda faqat ikkita pandemiya roʻy berdi[193].
1957-yilda paydo boʻlgan virusning yana bir yangi turi Osiyo grippi pandemiyasiga sabab boʻldi; mazkur infeksiya 1918-yilgi shtamm kabi xavfli boʻlmasa-da, dunyo boʻylab bir milliondan ortiq odamning oʻlimiga sabab boʻldi. Keyingi pandemiya 1968-yilda Gongkong grippi paydo boʻlganida sodir boʻldi[194]. Asosan qariyalarga taʼsir koʻrsatgan 1968-yildagi pandemiya ogʻir oʻtgan, AQShda 33,800 kishi halok boʻlgan[195]. Gripp virusining yangi shtammlari koʻpincha Sharqiy Osiyoda paydo boʻladi; Xitoy qishloqlaridagi oʻrdaklar, choʻchqalar va odamlarning yaqin konsentratsiyasi dunyodagi eng yuqori koʻrsatkich sifatida qayd etilgan[196].
Eng soʻnggi pandemiya 2009-yilda sodir boʻldi, shunday boʻlsa-da, oxirgi uchta pandemiyaning hech biri 1918-yildagidek talafotli kelmagan. 1918-yilda paydo boʻlgan gripp virusining yangi shtammi nima uchun bu qadar halokatli boʻlganligi haqidagi savollar haligacha javobsiz qolmoqda[188].
Sariq isitma, dang va boshqa arboviruslar[tahrir | manbasini tahrirlash]

Arboviruslar — qon soʻruvchi hasharotlar orqali odamga va boshqa umurtqali hayvonlarga yuqadigan viruslar. Bu viruslar xilma-xildir; „arbovirus“ atamasi (artropodlar tomonidan yuqadigan virus) endi rasmiy taksonomiyada qoʻllanilmaydi, chunki virusning koʻplab turlari shu tarzda tarqalishi maʼlum[197]. Arboviruslarning 500 dan ortiq turi mavjud boʻlib, 1930-yillarda ularning faqat uchtasi odamlarda kasallikni keltirib chiqarishi maʼlum edi. Bular: sariq isitma virusi, dang virusi va pap patichi isitmasi virusi[198]. Hozirda bunday viruslarning 100 dan ortigʻi inson kasalliklari, shu jumladan, ensefalitni keltirib chiqarishi aniqlangan[199].
Sariq isitma flavivirus keltirib chiqaradigan eng mashhur kasallikdir[200]. AQShda oxirgi yirik epidemiya 1905-yilda sodir boʻlgan[74]. Panama kanalini qurish paytida minglab ishchilar shu kasallik natijasida vafot etdilar[201]. Sariq isitma Afrikada paydo boʻlgan va Amerikaga virusni tashuvchi Aedes aegypti chivini oʻrnashib olgan yuk kemalari orqali kelib qolgan. Afrikada birinchi qayd etilgan epidemiya 1926-yilda Gʻarbiy Afrikadagi Ganada sodir boʻlgan[202]. 1930-yillarda kasallik Braziliyada yana qayd etildi. Amerikalik epidemiolog Fred Soper (1893—1977) odam sanalmagan xostlarda infeksiyaning silvatik siklining ahamiyatini tadqiq qildi va odam infeksiyasi bu siklni buzgan „oʻlik nuqta“ ekanligini aniqladi[203]. Garchi sariq isitmaga qarshi emlash vositasi hozirgacha ishlab chiqilgan eng muvaffaqiyatli vaksinalardan biri hisoblansa-da[204], epidemiyalar hali hamon davom etmoqda. 1986—1991-yillarda Gʻarbiy Afrikada 20 000 dan ortiq odam kasallangan, ulardan 4000 nafari vafot etgan[205].
1930-yillarda AQShda Sent-Luis ensefaliti, sharqiy ot ensefaliti va gʻarbiy ot ensefaliti paydo boʻldi. La Crosse ensefalitini qoʻzgʻatuvchi virus 1960-yillarda topilgan[206]. Gʻarbiy Nil virusi 1999-yilda Nyu-Yorkkacha yetib kelgan[207]. 2010-yil holatiga koʻra dang virusi eng keng tarqalgan arbovirus boʻlib, uning tobora virulent shtammlari Osiyo va Amerika boʻylab tarqalmoqda[208].
Gepatit viruslari[tahrir | manbasini tahrirlash]
Gepatit qadim zamonlardan beri maʼlum boʻlgan jigar kasalligidir[209]. Uning alomatlari orasida sariqlik, teri, koʻzlar va tana suyuqliklarining sargʻayishi qayd etilgan[210]. Kasallik koʻplab sabablar, shu jumladan, viruslar, ayniqsa gepatit A, B va C virusi natijasida kelib chiqadi[211]. Tarix davomida sariq epidemiya bir necha marotaba qayd etilgan boʻlib, u asosan urushdagi askarlarga taʼsir qilgan. „Kampaniya sariqligi“ asosan Oʻrta asrlarda keng tarqalgan edi. Xususan, Napoleon qoʻshinlari orasida va XIX va XX asrlarning aksariyat yirik toʻqnashuvlari paytida, shuningdek, Amerika fuqarolar urushi davrida sodir boʻlgan 40 000 dan ortiq kasallanish holatlarida 150 ga yaqin oʻlim holatlari qayd etilgan[212]. Kasallikni keltirib chiqaradigan viruslar XIX asrning oʻrtalariga qadar maʼlum boʻlmagan[213]. 1946-yilda nashr etilgandan risolada epidemik sariqlik — gepatit A va qon orqali yuqadigan yuqumli sariqlik — gepatit B nomlari ikki alohida kasallik sifatida taʼriflangan[214][215]. 1960-yillarda gepatitga olib kelishi mumkin boʻlgan birinchi virus topildi. Bu gepatit B virusi boʻlib, u oʻzi keltirib chiqaradigan kasallik nomini oldi[216]. Gepatit A virusi 1974-yilda topilgan[217]. Gepatit B virusining kashf etilishi va uni aniqlash uchun testlarning ixtiro qilinishi koʻplab tibbiy va baʼzi kosmetik muolajalar mohiyatini tubdan oʻzgartirdi. 1970-yillarning boshida joriy etilgan donorlik qonining skriningi virusning tarqalish koʻrsatkichlarini keskin kamaytirdi[218]. 1975-yilgacha toʻplangan inson qon plazmasi va VIII omil donalari koʻp hollarda gepatit B virusining yuqumlilik darajasini namoyon qildi[219]. 1960-yillarning oxiriga qadar boʻlgan davrda gipodermik ignalar koʻpincha tibbiyot mutaxassislari tomonidan qayta ishlatilardi. Bundan tashqari, tatuirovka rassomlarining ignalari infeksiyaning umumiy manbai edi[220]. 1990-yillarning oxirida Yevropa va AQShda vena ichiga yuborish orqali giyohvand moddalarni isteʼmol qiluvchilar tufayli infeksiyalar tarqalishining oldini olish uchun igna almashinuv dasturlari tashkil etildi[221]. Bu chora-tadbirlar, shuningdek, OIV va gepatit C virusining keyingi taʼsirini kamaytirishga yordam berdi[222].
Hayvon viruslari[tahrir | manbasini tahrirlash]
Epizootiya — bu hayvonlar orasida kasallik tarqalishi (epidemiyasi)[223]. XX asrda butun dunyoda hayvonlar, xususan, chorva mollari orasida virusli kasalliklarning sezilarli epizootiyasi kuzatildi. Viruslar keltirib chiqaradigan koʻplab kasalliklarga oqsil kasalligi, qoramollarning teri zararkunandalari, parranda va choʻchqa grippi, choʻchqa isitmasi va qoʻylarning koʻk til kasalligi kabilar kiradi. 2001-yilda Buyuk Britaniyada oqsil kasalligining avj olishi shuni koʻrsatdiki, chorva mollarining virusli kasalliklari ham fermerlar, ham keng jamoatchilik uchun halokatli boʻlishi mumkin[224].
Birinchi marta 1891-yilda Sharqiy Afrikada paydo boʻlgan qoramollarga xavf tugʻdiruvchi qoramol kasalligi Afrika boʻylab tez tarqaldi[225]. 1892-yilga kelib Sharqiy Afrikadagi jami qoramollarning 95 foizi nobud boʻldi. Bu ocharchilikka olib keldi, dehqonlar va koʻchmanchi xalqlarni xonavayron qildi, boisi ulardan baʼzilarining turmush tarzi butunlay chorvaga bogʻlangan edi. Masai xalqining uchdan ikki qismi halok boʻldi. Vaziyat ocharchilikdan keyin yuzaga kelgan chechak epidemiyasi tufayli yanada yomonlashdi[226]. XX asrning dastlabki yillarida teri zararkunandalari Osiyo va Yevropaning bir qismida keng tarqalgan edi[227]. Kasallikning tarqalishi asr davomida emlash nazorat choralari tufayli barqaror ravishda kamaydi[228]. 1908-yilga kelib Yevropa kasallikdan mutlaq xalos boʻldi. Zararlanishning qayta avj olishi Ikkinchi Jahon urushidan keyin sodir boʻldi, ammo u tezda nazorat ostiga olindi. Osiyoda kasallikning tarqalishi kuchaydi va 1957-yilda Tailand yordam soʻrab murojaat qilishga majbur boʻldi, chunki koʻplab buyvollar nobud boʻlganligi sababli sholi dalalarini yetishtirishga tayyorlab boʻlmas edi[229]. Ural togʻlarining gʻarbiy qismida joylashgan Rossiyaga kasallik yetib bormadi, Lenin kasallikni nazorat qilish boʻyicha bir nechta qonunlarni tasdiqladi. Biroq Rossiyaning sharqiy qismidagi qoramollar doimiy ravishda Moʻgʻuliston va Xitoyda paydo boʻlgan teri zararkunandalari bilan kasallangan, bu yerda kasallikning tarqalish darajasi yuqori boʻlgan[230]. Hindiston XX asr davomida janubiy Tamilnad va Kerala shtatlarida oʻz oʻrnini saqlab qolgan kasallik tarqalishini nazorat qildi[231] va 1995-yilga kelib kasallikni butunlay yoʻq qilishga erishdi[232]. Afrika 1920 va 1980-yillarda ikkita yirik panzootiyadan aziyat chekdi[233]. 1928-yilda Somalida ogʻir epidemiya sodir boʻlgan va kasallik 1953-yilgacha mamlakatda keng tarqalgan. 1980-yilda Tanzaniya va Keniyada sodir boʻlgan epidemiyalar 26 million doza vaksina vositasida nazorat qilindi va 1997-yilda kasallikning qaytalanishi intensiv emlash kampaniyasi bilan bostirildi[234]. XX asr oxiriga kelib koʻpgina mamlakatlarda qoraquloq zararkunandalari yoʻq qilindi. Efiopiya va Sudanda infeksiyaning bir nechta oʻchoqlari saqlanib qoldi[235]. 1994-yilda Oziq-ovqat va qishloq xoʻjaligi tashkiloti (FAO) tomonidan 2010-yilga qadar global yoʻq qilish maqsadi bilan „Global teri zararkunandalarini yoʻq qilish dasturi“ qabul qilindi[236]. 2011-yil may oyida FAO va Butunjahon hayvonlar salomatligini muhofaza qilish tashkiloti „erkin kezib yuruvchi virusli kasallik sifatida teri zararkunandalarining yoʻq qilinganligini“ eʼlon qildi[237].
Oqsil kasalligi aftovirus keltirib chiqaradigan oʻta yuqumli infeksiya boʻlib, poliovirus bilan bir oilada tasniflanadi. Virus Afrikada qadim zamonlardan beri hayvonlar, xususan, tuyoqlilarni zararlagan va, ehtimol, XIX asrda Amerikaga olib kelingan chorva mollari tomonidan tashilgan[238]. Oqsil kasalligi kamdan-kam hollarda oʻlimga olib keladi, ammo qoʻy va qoramol podalaridagi epidemiyalar tufayli iqtisodiy yoʻqotishlar sezilarli boʻlishi mumkin[239]. AQShda kasallikning oxirgi marta paydo boʻlishi 1929-yilda kuzatilgan. 2001-yilda Buyuk Britaniyada bir nechta yirik epidemiyalar sodir boʻldi, minglab hayvonlar oʻldirildi va yoqib yuborildi[240].
Garchi antik davrdan beri odamlarning hamrohi boʻlib kelayotgan boʻlsa-da, gripp virusining tabiiy tashuvchilari choʻchqalar va qushlar sanaladi[241]. Virus yovvoyi va uy hayvonlarida yengil va ogʻir epizootiyalarga olib kelishi mumkin[242]. Yovvoyi qushlarning koʻplab turlari koʻchib oʻtish jarayonida grippni butun asrlar davomida qitʼalar boʻylab tarqatib kelmoqda. Natijada virus koʻp sonli shtammlarga ega boʻlib, doimiy xavf tugʻdirishda davom etmoqda[243].
XIX asrning dastlabki yillarida chorvachilikda viruslar keltirib chiqaradigan epizootiyalar jiddiy oqibatlarga olib kelmoqda. 2007-yilda orbivirus Fransiyada qoʻylarning koʻk til kasalligini keltirib chiqardi[244]. Oʻsha vaqtga qadar kasallik asosan Amerika, Afrika, Janubiy Osiyo va Avstraliya shimoli bilan chegaralangan boʻlsa, endi Oʻrtayer dengizi atroflarida ham rivojlanmoqda[245].
Oʻsimlik viruslari[tahrir | manbasini tahrirlash]

XX asr davomida oʻsimliklarning koʻplab „eski“ kasalliklari viruslar tufayli yuzaga kelganligi aniqlandi. Bunga makkajoʻxori chizigʻi va kassava mozaik kasalligi misol boʻla oladi[246]. Odamlarda boʻlgani kabi oʻsimliklar ham bir-biriga yaqin joyda rivojlansa, ularning viruslari bilan ham shunday boʻladi. Bu katta iqtisodiy yoʻqotishlar va insoniy fojialarga olib kelishi mumkin. 1970-yillarda pomidor va bodring (bodring, qovun va qovoq) keng tarzda yetishtirilgan Iordaniyada butun dalalar viruslar bilan zararlangan[247]. Xuddi shunday, Kot-dʼIvuarda oʻttiz xil virus dukkaklilar va sabzavotlar kabi ekinlarni zararlagan. Keniyada kassava mozaik virusi, makkajoʻxori novdasi virusi va yer yongʻogʻi virusli kasalliklari hosilning 70 foizgacha yoʻqotilishiga olib kelgan[247]. Kassava Sharqiy Afrikada yetishtiriladigan eng koʻp ekin boʻlib, 200 milliondan ortiq odam uchun asosiy oʻsimlik hisoblanadi. Afrikaga Janubiy Amerikadan keltirilgan oʻsimlik unumdorligi past boʻlgan tuproqlarda yaxshi oʻsadi. Kassavaning eng jiddiy kasalligi oʻsimliklar oʻrtasida oq chivinlar orqali tashiladigan geminivirus hisoblangan kassava mozaika virusi sababli yuzaga keladi. Kasallanish holati birinchi marta 1894-yilda qayd etilgan va XX asr davomida Sharqiy Afrikada tez-tez kuzatilib, koʻpincha ocharchilikka olib kelgan[248].
1920-yillarda AQShning gʻarbiy qismidagi qand lavlagi yetishtiruvchilar oʻz ekinlariga bargdan yuqadigan lavlagi jingalak tepa virusi tomonidan yetkazilgan zarar tufayli katta iqtisodiy zarar koʻrdilar. 1956-yilda Kuba va Venesuelada guruch hosilining 25—50 foizi guruch hoja blanca virusi natijasida nobud boʻlgan. 1958-yilda bu virus Kolumbiyadagi koʻplab guruch maydonlarining yoʻqolib ketishiga olib keldi. 1981-yilda epidemiyalar takrorlandi, bu esa 100 foizgacha yoʻqotishlarga sabab boʻldi[249]. Ganada kakao shishi virusi 1936-yildan 1977-yilgacha 162 million kakao daraxtining yoʻqotilishiga olib keldi, har yili 15 million qoʻshimcha daraxt nobud boʻldi[250]. 1948-yilda AQShning Kanzas shtatida Aceria tulipae tomonidan tarqatiladigan bugʻdoy chizigʻi mozaik virusi bugʻdoy hosilining yetti foizini yoʻq qildi[251]. 1950-yillarda papayya ringspot virusi — potivirus — Gavayidagi Oahuda solo papayya ekinlarining halokatiga olib keldi. Solo papayya orolga oʻtgan asrda kirib kelgan, ammo 1940-yillarga qadar orolda hech qanday zararlanish holatlari kuzatilmagan[252].
Bunday ofatlar inson aralashuvi ekinlarni yangi vektorlar va viruslarga kiritish orqali ekologik oʻzgarishlarni keltirib chiqarganda sodir boʻladi. Kakaoning vatani Janubiy Amerika boʻlib, XIX asr oxirida Gʻarbiy Afrikaga kirib kelgan. 1936-yilda shishgan ildiz kasalligi mahalliy daraxtlardagi goʻshtli hasharotlar orqali plantatsiyalarda tarqalgan[253]. Yangi yashash joylari oʻsimlik virusi kasalliklarining tarqalishini qoʻzgʻatishi mumkin. 1970-yilgacha guruchning sariq rangli lekeli virusi faqat Keniyaning Kisumu tumanida topilgan, ammo Sharqiy Afrikaning katta maydonlarini sugʻorish va keng qamrovli guruch yetishtirishdan keyin virus butun Sharqiy Afrikaga tarqalgan[254]. Inson aralashuvi mahalliy ekinlar orasida oʻsimlik viruslarining tarqalishiga sabab boʻldi. Sitrus tristeza virusi (STV) Janubiy Amerikaga Afrikadan 1926—1930-yillarda kelib qolgan. Shu bilan birga, Toxoptera citricidus Osiyodan Janubiy Amerikaga olib kelingan va bu virusning tarqalishini tezlashtirgan. 1950-yilga kelib Braziliyaning San-Paulu shahrida olti milliondan ortiq sitrus daraxt virus natijasida nobud boʻlgan[254]. STV va sitrus daraxtlari, ehtimol, oʻzlarining asl mamlakatlarida asrlar davomida birgalikda rivojlangan. STVning boshqa hududlarga tarqalishi va yangi sitrus navlari bilan oʻzaro taʼsiri oʻsimlik kasalliklarining halokatli tarqalishiga olib keldi[255]. Yuzaga kelayotgan muammolar tufayli koʻplab mamlakatlarda xavfli oʻsimlik viruslari yoki ularning hasharotlar vektorlari boʻlishi mumkin boʻlgan har qanday materiallarni import qilish qatʼiy nazorat qilinadi[256].
Rivojlanayotgan viruslar[tahrir | manbasini tahrirlash]
Mutatsiyasiz ham hozirgacha noaniq boʻlgan baʼzi parazit organizmlar oʻzining odatiy ekologik joyidan qochib, yerning koʻzga koʻrinadigan xususiyatiga aylangan zich populyatsiyalarni qandaydir yangi va, ehtimol, halokatli oʻlimga olib kelishi mumkin[257].
Rivojlanayotgan viruslar mezbon turni nisbatan yaqinda yuqtirgan viruslardir[258]. Odamda kuzatiladigan koʻplab yangi viruslar boshqa hayvonlardan kelib chiqqan[259]. Viruslar boshqa turlarga oʻtganda odamlarda yuzaga keladigan kasalliklar zoonozlar yoki zoonoz infektsiyalar deb ataladi[260].
SARS[tahrir | manbasini tahrirlash]
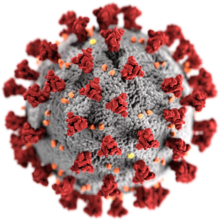
Ogʻir oʻtkir respirator sindrom (SARS) yangi turdagi koronavirus tufayli yuzaga keldi[262]. Boshqa koronaviruslar odamlarda yengil infeksiyalarni keltirib chiqarishlari maʼlum edi[263], shuning uchun ushbu yangi virus shtammining virulentligi va tez tarqalishi tibbiyot mutaxassislari va jamoatchilik orasida qoʻrquv uygʻotdi[258]. Katta pandemiya qoʻrquvi amalga oshmadi va 2003-yilning iyuliga kelib 8000 ga yaqin holat (800 oʻlim) qayd etilganidan soʻng epidemiya tugadi[264]. SARS virusining aniq kelib chiqish nuqtasi maʼlum emas, ammo dalillar uning koʻrshapalaklar vositasida tarqalganini koʻrsatmoqda[265].
Yangi koronavirus 2019-yilning noyabr oyida Xitoyning Uxan shahrida paydo boʻldi va butun dunyo boʻylab tez tarqaldi. Keyinchalik ogʻir oʻtkir respirator sindrom koronavirusi 2 deb nomlangan virus 50 yoshgacha boʻlgan sogʻlom odamlarda 2 % ga yaqin oʻlim darajasi bilan pandemiyaga olib keldi. Yoʻldosh kasalliklarga ega 80 yoshdan oshgan insonlarda bu koʻrsatkich 15 % gachani tashkil qildi[266][267][268]. 2022-yil sentyabr holatiga koʻra, oʻlim darajasi SARSdan pastroq, ammo infeksiya yanada yuqumli[266]. Qoʻrquv, notoʻgʻri qarashlar va yuqtirgan odamlarni ayblash tendensiyalari pandemiya taʼsirini kamaytirish boʻyicha chora-tadbirlarga sezilarli toʻsqinlik qildi[269]. Tinchlik davrida xalqaro sayohatlarga misli koʻrilmagan cheklovlar[270] va dunyoning bir qancha yirik shaharlarida komendantlik soatlari joriy etildi[271]. Koʻpgina mamlakatlar va mintaqalarda karantin, kirish taqiqlari va boshqa cheklovlar oʻrnatildi[272]. Virus butun dunyo boʻylab tarqalib ketganligi sababli ushbu chora-tadbirlarning samaradorligi soʻroq ostida edi[273]. Hukumatlar pandemiya miqyosiga tayyor emas edilar va butun dunyo boʻylab virusologiya va epidemiologiya mutaxassislari mavjud test va monitoring tizimlarining samaradorligiga befarq munosabatda boʻlishdi[274][275]. 2022-yil 17-oktyabr holatiga koʻra, pandemiya davomida 625 milliondan ortiq zararlanish holati va 6,56 million tasdiqlangan oʻlim qayd etildi, epidemiya tarixdagi eng halokatlilardan biriga aylandi[276].
Gʻarbiy Nil virusi[tahrir | manbasini tahrirlash]
Gʻarbiy Nil virusi, flavivirus birinchi marta 1937-yilda isitmali ayolning qonida aniqlangan. Chivinlar va qushlar tomonidan tashiladigan virus 1950-yillarda Shimoliy Afrika va Yaqin Sharqda infeksiyaning tarqalishiga sabab boʻlgan. 1960-yillarda Yevropada otlarni ham zararlagan. Odamlar bilan bogʻliq eng katta epidemiya 1974-yilda Janubiy Afrikaning Keyp provinsiyasida sodir boʻlgan, 10 000 kishi kasallikni yuqtirgan[277]. 1996-yilda Oʻrtayer dengizi havzasi atrofida epidemiya va epizootiyalarning koʻpayishi (otlarda) kuzatildi va 1999-yilga kelib virus New York shahrigacha yetib bordi. Oʻshandan beri virus AQSh boʻylab tarqaladi[277]. Qoʻshma Shtatlarda virusning eng koʻp miqdorini chivinlar yoz oylari oxirlarida tashiydilar, kasallanish holatlari iyul oʻrtalaridan sentyabr oyining boshlarigacha ortadi. Havo sovuqlashganda chivinlar nobud boʻladi va kasallik xavfi kamayadi[278]. Yevropada mazkur virus bilan bogʻliq koʻplab epidemiyalar sodir boʻlgan; 2000-yilda Buyuk Britaniyada odamlar, oʻlik qushlar, chivinlar va otlarda virusning tarqalishini kuzatish uchun maxsus kuzatuv dasturi boshlandi[279]. Virusni tashishi mumkin boʻlgan chivin (Culex modestus) shimoliy Kent botqoqlarida koʻpayadi. Ushbu chivin turi ilgari Buyuk Britaniyada mavjud deb hisoblanmagan, ammo u Gʻarbiy Nil virusining tashuvchisi sifatida Janubiy Yevropada keng tarqalgan[280].
Nipah virusi[tahrir | manbasini tahrirlash]
1997-yilda Malayziya fermerlari va ularning choʻchqalarida respirator kasallik avj oldi. 265 dan ortiq ensefalit holatlari qayd etilgan boʻlib, ulardan 105 tasi oʻlimga olib kelgan[281]. Inson miyasida yangi paramiksovirus topildi; u kasallangan odam yashagan qishloq sharafiga Nipah virusi deb nomlandi. Infeksiya oʻrmonlarni kesish natijasida koʻrshapalaklar yashash nuqtasini oʻzgartirganidan keyin paydo boʻlgan virus tufayli yuzaga kelgan. Koʻrshapalaklar choʻchqachilik fermasi yaqinidagi daraxtlarga koʻchib oʻtishgan, choʻchqalar virusni ularning axlatidan yuqtirgan[282].
Virusli gemorragik isitma[tahrir | manbasini tahrirlash]

Bir nechta oʻlim holatlariga olib keladigan virusli patogenlar Filoviridae aʼzolaridir. Filoviruslar filamentga oʻxshash viruslar boʻlib, ular virusli gemorragik isitmani keltirib chiqaradi. Ebola va Marburg viruslarini oʻz ichiga oladi. Marburg virusi 2005-yil aprel oyida Angolada avj olganidan keyin matbuot eʼtiborini tortdi. 2004-yil oktyabr oyidan boshlab va 2005-yilga qadar 252 holat qayd etilgan, shu jumladan, ularning 227 tasi oʻlim bilan yakunlangan[283].
Gʻarbiy Afrikada 2013-yilda boshlangan Ebola virusi epidemiyasi OIV paydo boʻlgunga qadar eng halokatli epidemiya hisoblangan[284]. Dastlabki epidemiya 2013-yil dekabr oyida Gvineya janubidagi Meliandou qishlogʻida sodir boʻlgan[285]. Ilk bor kasallik qayd etilganlar orasida ikki yoshli bola, uning uch yoshli opasi, onasi va buvisi bor edi. Butun oila aʼzolari va qoʻshnilar ishtirok etgan buvining dafn marosimidan soʻng kasallik qoʻshni qishloqlarga ham tarqalgan. 2014-yil mart oyiga kelib epidemiya mahalliy sogʻliqni saqlash rasmiylarining xavotirini uygʻotadigan darajada jiddiy tus oldi va bu haqda Gvineya Sogʻliqni saqlash vazirligiga xabar berildi. Yil oʻrtalarida epidemiya Liberiya va Syerra-Leonega tarqaldi[286]. 2015-yil iyun oyi holatiga koʻra Jahon sogʻliqni saqlash tashkiloti 27 000 dan ortiq kasallanish holatini maʼlum qildi, bu esa 11 000 dan ortiq oʻlimga olib keldi[287].
Ebola virusining tabiiy manbai koʻrshapalaklar boʻlgan boʻlishi mumkin degan taxminlar bor[288][289]. Odamga marburg viruslari maymunlar[290], Lassa isitmasi esa kalamushlar (Mastomys natalensis) orqali yuqadi[291]. Zoonotik infeksiyalar ogʻir kechishi mumkin, chunki odamlar koʻpincha infeksiyaga tabiiy qarshilik koʻrsatmaydi va viruslar yangi tashuvchiga yaxshi moslashganda, ularning virulentligi pasayadi. Baʼzi zoonoz infeksiyalar koʻpincha „oʻlik nuqta“ boʻlib, birinchi epidemiyadan keyingi infeksiyalar darajasi u qadar yuqori boʻlmaydi, chunki viruslar odamdan odamga tarqalishda samarali emas[292].
XIX asrning boshlarida rivojlanayotgan mamlakatlarda halokatli epidemiyalar toʻgʻrisida global xabardorlikning oʻsishi kuzatildi. Bu oʻtgan oʻn yilliklarda xalqaro sogʻliqni saqlash hamjamiyatining eʼtiboridan chetda qoldi[293].
Foydali viruslar[tahrir | manbasini tahrirlash]
Ser Peter Medawar (1915—1987) virusni „oqsil qoplamasiga oʻralgan yomon xabar“ deb taʼriflagan[294]. Bakteriofaglardan boshqa viruslar kasallik va oʻlim sababidan boshqa narsa emasliklari tufayli munosib „obroʻga“ ega edilar. Zamonaviy virusologlar tomonidan viruslarning xilma-xilligi va koʻplab ekotizimlarda mavjudligining kashf etilishi ularning biosferadagi rolini qayta koʻrib chiqishga turtki boʻldi[295].
Yer yuzida 1031 ga yaqin virus borligi taxmin qilinadi. Ularning aksariyati bakteriofaglar boʻlib, okeanlarda uchraydi[296]. Mikroorganizmlar dengiz biomassasining 90 foizdan ortigʻini tashkil qiladi[297]. Viruslar kuniga ushbu biomassaning taxminan 20 foizini oʻldirishi, okeanlarda bakteriyalar va arxeyalarga qaraganda oʻn besh baravar koʻp virus mavjudligi taxmin qilingan[297]. Viruslar boshqa dengiz hayotini oʻldiradigan zararli suv oʻtlarini yoʻq qilish uchun masʼul boʻlgan asosiy agentlardir[297] va ular dengiz koʻk-yashil suvoʻtlari xilma-xil turlarining ekologik muvozanatini saqlashga yordam beradi[298][299].
Antibiotiklarning keng doirasiga chidamli bakteriyalar shtammlarining paydo boʻlishi bakterial infeksiyalarni davolashni muammoga aylantirdi[300]. Soʻnggi 30 yil ichida antibiotiklarning faqat ikkita yangi klassi ishlab chiqilgan[301]. Bakterial infeksiyalarga qarshi kurashishning yangi usullari izlanmoqda[300]. Bakteriofaglar birinchi marta 1920-yillarda bakteriyalarni nazorat qilish uchun ishlatilgan[302] va 1963-yilda sovet olimlari tomonidan katta klinik sinov oʻtkazilgan[303]. Bu ish Sovet Ittifoqidan tashqarida nomaʼlum boʻlib, sud natijalari 1989-yilda Gʻarbda chop etilgunga qadar[304] antibiotiklarga chidamli bakteriyalar keltirib chiqaradigan soʻnggi va kuchayib borayotgan muammolar bakteriofaglar va fag terapiyasidan foydalanishga qiziqishni kuchaytirdi[305].
Inson genomi loyihasi (Human Genome Project) inson genomi boʻylab tarqalgan koʻplab virusli DNK ketma-ketliklarining mavjudligini aniqladi[306]. Bu ketma-ketliklar inson DNKsining sakkiz foizini tashkil qiladi[307] va inson ajdodlarining qadimgi retrovirus infeksiyalari qoldiqlari kabi koʻrinadi[308]. Ushbu DNK boʻlaklari inson DNKsida mustahkam oʻrnashgan[306]. Bu DNKlarning aksariyati endi ishlamaydi, ammo mazkur doʻstona viruslarning baʼzilari inson rivojlanishida muhim boʻlgan yangi genlarni olib kelgan[309][310][311].
Viruslar muhim genlarni oʻsimliklarga oʻtkazadi. Barcha fotosintez jarayonining taxminan oʻn foizi viruslar tomonidan koʻk-yashil suvoʻtlaridan oʻsimliklarga oʻtkazilgan genlar mahsulotidan foydalanadi[312].
Manbalar[tahrir | manbasini tahrirlash]
- ↑ 1,0 1,1 1,2 1,3 McMichael AJ (2004). „Environmental and social influences on emerging infectious diseases: past, present and future“. Philosophical Transactions of the Royal Society B. 359-jild, № 1447. 1049–1058-bet. doi:10.1098/rstb.2004.1480. PMC 1693387. PMID 15306389.
- ↑ Clark, p. 56
- ↑ Barrett and Armelagos, p. 28
- ↑ Villarreal, p. 344
- ↑ „The evolutionary biology of poxviruses“. Infection, Genetics and Evolution. 10-jild, № 1. 2010. 50–59-bet. doi:10.1016/j.meegid.2009.10.001. PMC 2818276. PMID 19833230.
- ↑ „[Monkey-pox, a model of emergent then reemergent disease]“. Médecine et Maladies Infectieuses (fransuzcha). 34-jild, № 1. 2004. 12–19-bet. doi:10.1016/j.medmal.2003.09.008. PMID 15617321.
- ↑ 7,0 7,1 Tucker, p. 6
- ↑ Clark, p. 20
- ↑ Barker, p. 1
- ↑ 10,0 10,1 Lindenbach, Brett, muh. (2008). „The prehistory of potyviruses: their initial radiation was during the dawn of agriculture“. PLOS ONE. 3-jild, № 6. e2523-bet. Bibcode:2008PLoSO...3.2523G. doi:10.1371/journal.pone.0002523. PMC 2429970. PMID 18575612.
- ↑ Holmes, Edward C., muh. (2008). „Diversification of rice yellow mottle virus and related viruses spans the history of agriculture from the neolithic to the present“. PLOS Pathogens. 4-jild, № 8. e1000125-bet. doi:10.1371/journal.ppat.1000125. PMC 2495034. PMID 18704169.
- ↑ Zeder MA (2008). „Domestication and early agriculture in the Mediterranean Basin: origins, diffusion, and impact“. Proceedings of the National Academy of Sciences of the United States of America. 105-jild, № 33. 11597–11604-bet. Bibcode:2008PNAS..10511597Z. doi:10.1073/pnas.0801317105. PMC 2575338. PMID 18697943.
- ↑ McNeill, p. 71
- ↑ Baker, pp. 40-50
- ↑ McNeill, p. 73
- ↑ Clark, p. 57-58
- ↑ 17,0 17,1 Crawford (2000), p. 225
- ↑ „Immune modulation during latent herpesvirus infection“. Immunological Reviews. 245-jild, № 1. 2012. 189–208-bet. doi:10.1111/j.1600-065X.2011.01074.x. PMC 3243940. PMID 22168421.
- ↑ Shors, p. 16
- ↑ Donadoni, p. 292
- ↑ Taylor, p. 4
- ↑ Zimmer, p. 82
- ↑ Baker p. 25
- ↑ Crawford p. 78
- ↑ 25,0 25,1 Levins, pp. 297-298
- ↑ Dobson, pp. 140-141
- ↑ Karlen, p. 57
- ↑ „Origin of measles virus: divergence from rinderpest virus between the 11th and 12th centuries“. Virology Journal. 7-jild. 2010. 52-bet. doi:10.1186/1743-422X-7-52. PMC 2838858. PMID 20202190.
- ↑ 29,0 29,1 29,2 „Measles in antiquity and the Middle Ages“. South African Medical Journal. 100-jild, № 4. 2010. 216–217-bet. doi:10.7196/SAMJ.3504. PMID 20459960.
- ↑ 30,0 30,1 Zuckerman, Arie J.. Principles and practice of clinical virology. New York: Wiley, 1987 — 459 bet. ISBN 978-0-471-90341-3.
- ↑ Mahy, (a) p. 10
- ↑ Gottfried RS (1977). „Population, plague, and the sweating sickness: demographic movements in late fifteenth-century England“. The Journal of British Studies. 17-jild, № 1. 12–37-bet. doi:10.1086/385710. PMID 11632234.
- ↑ 33,0 33,1 33,2 33,3 33,4 33,5 Mahy, (b) p. 243
- ↑ 34,0 34,1 Shors, p. 586
- ↑ Mortimer, (2009) p. 211
- ↑ Pickett, p. 10
- ↑ Riedel S (2005). „Edward Jenner and the history of smallpox and vaccination“. Proceedings (Baylor University. Medical Center). 18-jild, № 1. 21–25-bet. doi:10.1080/08998280.2005.11928028. PMC 1200696. PMID 16200144.
- ↑ Clark, p. 21
- ↑ Gilchrist, p. 41
- ↑ Barrett, p. 15
- ↑ 41,0 41,1 Barrett, p. 87
- ↑ Quinn, pp. 40-41
- ↑ McNeill, p. 229
- ↑ Penn, pp. 325-326
- ↑ Kohn, p. 100
- ↑ Kohn, pp. 100-101
- ↑ 47,0 47,1 Mortimer (2012), p. 278
- ↑ Quinn, p. 41
- ↑ Karlen, p. 81
- ↑ Quinn, p. 40
- ↑ Elmer, p. xv
- ↑ Porter, p. 9
- ↑ Quinn, p. 9
- ↑ Quinn, pp. 39-57
- ↑ Dobson, p. 172
- ↑ Quinn, p. 59
- ↑ 57,0 57,1 Potter CW (2001). „A history of influenza“. Journal of Applied Microbiology. 91-jild, № 4. 572–579-bet. doi:10.1046/j.1365-2672.2001.01492.x. PMID 11576290.
- ↑ Quinn, p. 71
- ↑ Quinn, p. 72
- ↑ Dobson, p. 174
- ↑ 61,0 61,1 Glynn, p. 31
- ↑ Tucker, p. 10
- ↑ Berdan, pp. 182-183
- ↑ Glynn, p. 33
- ↑ Standford, p. 108
- ↑ Barrett and Armelagos, p. 42
- ↑ Oldstone, pp. 61-68
- ↑ Valdiserri p. 3
- ↑ 69,0 69,1 Tucker, pp. 12-13
- ↑ Glynn, p. 145
- ↑ Sloan AW (1987). „Thomas Sydenham, 1624—1689“. South African Medical Journal. 72-jild, № 4. 275–278-bet. PMID 3303370.
- ↑ Mahy, (b) p. 514
- ↑ Dobson, pp. 146-147
- ↑ 74,0 74,1 Patterson KD (1992). „Yellow fever epidemics and mortality in the United States, 1693—1905“. Social Science & Medicine. 34-jild, № 8. 855–865-bet. doi:10.1016/0277-9536(92)90255-O. PMID 1604377.
- ↑ Chakraborty, pp. 16-17
- ↑ Jones, Kate E.; Patel, Nikkita G.; Levy, Marc A.; Storeygard, Adam; Balk, Deborah; Gittleman, John L.; Daszak, Peter (February 2008). „Global trends in emerging infectious diseases“. Nature (inglizcha). 451-jild, № 7181. 990–993-bet. Bibcode:2008Natur.451..990J. doi:10.1038/nature06536. ISSN 0028-0836. PMC 5960580. PMID 18288193.
- ↑ Jones, Bryony A.; Grace, Delia; Kock, Richard; Alonso, Silvia; Rushton, Jonathan; Said, Mohammed Y.; McKeever, Declan; Mutua, Florence; Young, Jarrah (2013-05-21). „Zoonosis emergence linked to agricultural intensification and environmental change“. Proceedings of the National Academy of Sciences of the United States of America. 110-jild, № 21. 8399–8404-bet. Bibcode:2013PNAS..110.8399J. doi:10.1073/pnas.1208059110. ISSN 0027-8424. PMC 3666729. PMID 23671097.
- ↑ Gummow, B. (2010-05-01). „Challenges posed by new and re-emerging infectious diseases in livestock production, wildlife and humans“. Livestock Science. 10th World Conference on Animal Production (WCAP) (inglizcha). 130-jild, № 1. 41–46-bet. doi:10.1016/j.livsci.2010.02.009. ISSN 1871-1413. PMC 7102749. PMID 32288869.
- ↑ Zuckerman, Larry, p. 21
- ↑ Tucker, pp. 16-17
- ↑ Rhodes, p. 17
- ↑ Tucker, p. 17
- ↑ Lane, p. 137
- ↑ Rhodes, p. 21
- ↑ Lane, pp. 138-139
- ↑ Zimmer, p. 83
- ↑ Booss, p. 57
- ↑ Reid, p. 16
- ↑ Greenwood, p. 354
- ↑ Reid, p. 18
- ↑ Reid, p. 19
- ↑ 92,0 92,1 Lane, p. 140
- ↑ Brunton, pp. 39-45
- ↑ Glynn, p. 153
- ↑ Brunton, p. 91
- ↑ Glynn, p. 161
- ↑ Glynn, p. 163
- ↑ Glynn, p. 164
- ↑ Yuhong, Wu (2001). „Rabies and rabid rogs in Sumerian and Akkadian Literature“. Journal of the American Oriental Society. 121-jild, № 1. 32–43-bet. doi:10.2307/606727. JSTOR 606727.
- ↑ Reid, pp. 93-94
- ↑ Reid, p. 96
- ↑ Reid, pp. 97-98
- ↑ Dobson, p. 159
- ↑ Dobson, pp. 159-160
- ↑ Dreesen DW (1997). „A global review of rabies vaccines for human use“. Vaccine. 15-jild. S2–6-bet. doi:10.1016/S0264-410X(96)00314-3. PMID 9218283.
- ↑ „Rabies: interactions between neurons and viruses. A review of the history of Negri inclusion bodies“. Neuropathology and Applied Neurobiology. 22-jild, № 3. 1996. 179–187-bet. doi:10.1111/j.1365-2990.1996.tb00893.x. PMID 8804019.
- ↑ Crawford (2000), p. 14
- ↑ „Helmut Ruska and the visualisation of viruses“. Lancet. 355-jild, № 9216. 2000. 1713–1717-bet. doi:10.1016/S0140-6736(00)02250-9. PMID 10905259.
- ↑ Crawford (2000), p. 15
- ↑ Oldstone, pp. 22-40
- ↑ Baker, p. 70
- ↑ Levins, pp. 123-125, 157-168, 195-198, 199-205
- ↑ Karlen, p. 229
- ↑ Mahy, (b) p. 585
- ↑ Dobson, p. 202
- ↑ Oxford (2016), pp. 332-333
- ↑ „Influenza: the once and future pandemic“. Public Health Reports. 125 Suppl 3-jild, № Suppl 3. April 2010. 16–26-bet. PMC 2862331. PMID 20568566.
- ↑ „Analysis of the genomic sequence of a human metapneumovirus“. Virology. 295-jild, № 1. 2002. 119–132-bet. doi:10.1006/viro.2001.1355. PMID 12033771.
- ↑ „Prevention of cancer through immunization: Prospects and challenges for the 21st century“. European Journal of Immunology. 37-jild, № Suppl 1. 2007. S148–155-bet. doi:10.1002/eji.200737820. PMID 17972339.
- ↑ „Emergence of unique primate T-lymphotropic viruses among central African bushmeat hunters“. Proceedings of the National Academy of Sciences of the United States of America. 102-jild, № 22. 2005. 7994–7999-bet. Bibcode:2005PNAS..102.7994W. doi:10.1073/pnas.0501734102. PMC 1142377. PMID 15911757.
- ↑ „Polio eradication is just over the horizon: the challenges of global resource mobilization“. Journal of Health Communication. 15 Suppl 1-jild. 2010. 66–83-bet. doi:10.1080/10810731003695383. PMID 20455167.
- ↑ „Distant mimivirus relative with a larger genome highlights the fundamental features of Megaviridae“. Proceedings of the National Academy of Sciences of the United States of America. 108-jild, № 42. 2011. 17486–17491-bet. Bibcode:2011PNAS..10817486A. doi:10.1073/pnas.1110889108. PMC 3198346. PMID 21987820.
- ↑ Zimmer, p. 93
- ↑ Oldstone, p. 4
- ↑ Wolfe, p. 113
- ↑ 126,0 126,1 Glynn, p. 200
- ↑ 127,0 127,1 Crawford (2000), p. 220
- ↑ Karlen, p. 154
- ↑ Shors, p. 628
- ↑ Glynn, pp. 218—219
- ↑ Glynn, p. 201
- ↑ Glynn, pp. 202-203
- ↑ „Smallpox vaccine: the good, the bad, and the ugly“. Clinical Medicine & Research. 1-jild, № 2. 2003. 87–92-bet. doi:10.3121/cmr.1.2.87. PMC 1069029. PMID 15931293.
- ↑ Glynn, pp. 186-189
- ↑ Tucker, pp. 126-131
- ↑ Weinstein RS (April 2011). „Should remaining stockpiles of smallpox virus (variola) be destroyed?“. Emerging Infectious Diseases. 17-jild, № 4. 681–683-bet. doi:10.3201/eid1704.101865. PMC 3377425. PMID 21470459.
- ↑ McNeil Jr DG. „Wary of attack with s, U.S. buys up a costly drug“. New York Times (2013-yil 12-mart). Qaraldi: 2014-yil 19-dekabr.
- ↑ Oldstone, p. 84
- ↑ „Scars from a Childhood Disease: Measles in the Concentration Camps during the Boer War“. Social Science History. 20-jild, № 4. 1996. 593−611-bet. doi:10.2307/1171343. JSTOR 1171343.
- ↑ Dick, p. 66
- ↑ 141,0 141,1 „A simple model for complex dynamical transitions in epidemics“. Science. 287-jild, № 5453. 2000. 667–670-bet. Bibcode:2000Sci...287..667E. doi:10.1126/science.287.5453.667. PMID 10650003. Free registration is required.
- ↑ „The evolutionary and epidemiological dynamics of the paramyxoviridae“. Journal of Molecular Evolution. 66-jild, № 2. 2008. 98–106-bet. Bibcode:2008JMolE..66...98P. doi:10.1007/s00239-007-9040-x. PMC 3334863. PMID 18217182.
- ↑ „Seasonality and the persistence and invasion of measles“. Proceedings of the Royal Society B: Biological Sciences. 274-jild, № 1614. 2007. 1133–1141-bet. doi:10.1098/rspb.2006.0030. PMC 1914306. PMID 17327206.
- ↑ 144,0 144,1 Oldstone, p. 135
- ↑ Dobson, p. 145
- ↑ Oldstone, pp. 137-138
- ↑ Oldstone, p. 136-137
- ↑ Oldstone, pp. 156-158
- ↑ 149,0 149,1 Waterhouse, pp. 229-230
- ↑ 150,0 150,1 Wise J (2013). „Largest group of children affected by measles outbreak in Wales is 10—18 year olds“. BMJ (Clinical Research Ed.). 346-jild. f2545-bet. doi:10.1136/bmj.f2545. PMID 23604089.
- ↑ Oldstone, p. 155
- ↑ Oldstone, p. 156
- ↑ Centers for Disease Control and Prevention (CDC) (2008). „Progress toward measles elimination—Japan, 1999—2008“. MMWR. Morbidity and Mortality Weekly Report. 57-jild, № 38. 1049–1052-bet. PMID 18818586. Qaraldi: 19 December 2014.
- ↑ „Global measles elimination“. Nature Reviews Microbiology. 4-jild, № 12. 2006. 900–908-bet. doi:10.1038/nrmicro1550. PMC 7097605. PMID 17088933.
- ↑ Karlen, p. 149
- ↑ Karlen, p. 150
- ↑ „Notifiable diseases: historic annual totals“. GOV.UK.
- ↑ Dobson, pp. 163-164
- ↑ Karlen, p. 151
- ↑ Karlen, p. 152
- ↑ Mahy (b), p. 222
- ↑ 162,0 162,1 Dobson, p. 166
- ↑ 163,0 163,1 Karlen, p. 153
- ↑ Oldstone, p. 179
- ↑ Greenwood, p. 367
- ↑ Karlen, pp. 153-154
- ↑ Dobson, p. 165
- ↑ „Nigeria polio vaccinators shot dead in Kano“. BBC News. BBC (2013-yil 8-fevral). Qaraldi: 2014-yil 19-dekabr.
- ↑ Smith, David. „Polio workers in Nigeria shot dead“. The Guardian (2013-yil 8-fevral). Qaraldi: 2014-yil 19-dekabr.
- ↑ Clark, p. 149
- ↑ „Elucidation of Early Evolution of HIV-1 Group M in the Congo Basin Using Computational Methods“. Genes. 12-jild, № 4. April 2021. 517-bet. doi:10.3390/genes12040517. PMC 8065694. PMID 33918115.
- ↑ „Origin of HIV-1 in the chimpanzee Pan troglodytes troglodytes“. Nature. 397-jild, № 6718. 1999. 436–441-bet. Bibcode:1999Natur.397..436G. doi:10.1038/17130. PMID 9989410.
- ↑ „WHO Global Health Observatory“. World Health Organization. Qaraldi: 2014-yil 19-dekabr.
- ↑ „The third phase of HIV pandemic: social consequences of HIV/AIDS stigma & discrimination & future needs“. The Indian Journal of Medical Research. 122-jild, № 6. 2005. 471–484-bet. PMID 16517997.
- ↑ „HIV vaccines: a global perspective“. Current Molecular Medicine. 3-jild, № 3. 2003. 183–193-bet. doi:10.2174/1566524033479825. PMID 12699356.
- ↑ Weeks, pp. 15-21
- ↑ Crawford (2013), pp. 122-123
- ↑ Crawford (2013), p. 173
- ↑ Weeks, p. 19
- ↑ Levins, p. 279
- ↑ quoted in Weeks, p. 20
- ↑ Valdiserri p. 184
- ↑ Valdiserri pp. 14-17
- ↑ Weeks, pp. 303-316
- ↑ Valdiserri p. 181
- ↑ Valdiserri pp. 181-182
- ↑ Barry, p. 111
- ↑ 188,0 188,1 188,2 Karlen, p. 144
- ↑ „1918 Influenza: the mother of all pandemics“. Emerging Infectious Diseases. 12-jild, № 1. January 2006. 15–22-bet. doi:10.3201/eid1201.050979. PMC 3291398. PMID 16494711.
- ↑ Karlen, p. 145
- ↑ Jenkins, p. 230
- ↑ Barry, pp. 364-365
- ↑ Barry, p. 114
- ↑ Mahy, (b) p. 174
- ↑ Shors, p. 432
- ↑ Crawford (2000), p. 95
- ↑ Weaver SC „Evolutionary influences in arboviral disease“,. Quasispecies: Concept and Implications for Virology, Current Topics in Microbiology and Immunology, 2006 — 285—314 bet. DOI:10.1007/3-540-26397-7_10. ISBN 978-3-540-26395-1.
- ↑ Levins, p. 138
- ↑ Mahy, (b) p. 24
- ↑ Chakraborty, p. 38
- ↑ Ziperman HH (1973). „A medical history of the Panama Canal“. Surgery, Gynecology & Obstetrics. 137-jild, № 1. 104–114-bet. PMID 4576836.
- ↑ Dobson, p. 148
- ↑ „Epidemiology of arboviral infections“. Public Health Reviews. 22-jild, № 1–2. 1994. 1–26-bet. PMID 7809386.
- ↑ „Yellow fever vaccine — how does it work and why do rare cases of serious adverse events take place?“. Current Opinion in Immunology. 21-jild, № 3. 2009. 308–313-bet. doi:10.1016/j.coi.2009.05.018. PMID 19520559.
- ↑ Cordellier R (1991). „[The epidemiology of yellow fever in Western Africa]“. Bulletin of the World Health Organization (fransuzcha). 69-jild, № 1. 73–84-bet. PMC 2393223. PMID 2054923.
- ↑ Karlen, p. 157
- ↑ Reiter P (2010). „West Nile virus in Europe: understanding the present to gauge the future“. Eurosurveillance. 15-jild, № 10. 19508-bet. doi:10.2807/ese.15.10.19508-en. PMID 20403311.
- ↑ Ross TM (2010). „Dengue virus“. Clinics in Laboratory Medicine. 30-jild, № 1. 149–160-bet. doi:10.1016/j.cll.2009.10.007. PMC 7115719. PMID 20513545.
- ↑ Sussman, p. 745
- ↑ Zuckerman, p. 135
- ↑ „Viral hepatitis A, B, and C: grown-up issues“. Adolescent Medicine: State of the Art Reviews. 21-jild, № 2. 2010. 265–286, ix-bet. PMID 21047029.
- ↑ Howard, p. 4
- ↑ Purcell RH (1993). „The discovery of the hepatitis viruses“. Gastroenterology. 104-jild, № 4. 955–963-bet. doi:10.1016/0016-5085(93)90261-a. PMID 8385046.
- ↑ Howard, p. 13
- ↑ Maccallum FO (1946). „Homologous serum hepatitis“. Proceedings of the Royal Society of Medicine. 39-jild, № 10. 655–657-bet. doi:10.1177/003591574603901013. PMC 2181938. PMID 19993377.
- ↑ „Australia antigen and hepatitis“. The New England Journal of Medicine. 283-jild, № 7. 1970. 349–354-bet. doi:10.1056/NEJM197008132830707. PMID 4246769.
- ↑ „Buoyant density of the hepatitis A virus-like particle in cesium chloride“. Journal of Virology. 13-jild, № 6. 1974. 1412–1414-bet. doi:10.1128/JVI.13.6.1412-1414.1974. PMC 355463. PMID 4833615.
- ↑ „Hepatitis B virus in transfusion medicine: still a problem?“. Biologicals. 40-jild, № 3. 2012. 180–186-bet. doi:10.1016/j.biologicals.2011.09.014. PMID 22305086.
- ↑ Howard, p. 191
- ↑ „The living canvas“. Advance for Nurse Practitioners. 6-jild, № 6. 1998. 26–31, 82-bet. PMID 9708051.
- ↑ „Syringe exchange programs: impact on injection drug users and the role of the pharmacist from a U.S. perspective“. Journal of the American Pharmacists Association. 50-jild, № 2. 2010. 148–157-bet. doi:10.1331/JAPhA.2010.09178. PMID 20199955.
- ↑ „Transfusion-associated infections: 50 years of relentless challenges and remarkable progress“. Transfusion. 50-jild, № 10. 2010. 2080–2099-bet. doi:10.1111/j.1537-2995.2010.02851.x. PMID 20738828.
- ↑ Dubovi, p. 126
- ↑ „Destructive tension: mathematics versus experience--the progress and control of the 2001 foot and mouth disease epidemic in Great Britain“. Revue Scientifique et Technique (International Office of Epizootics). 30-jild, № 2. August 2011. 483–98-bet. doi:10.20506/rst.30.2.2054. PMID 21961220.
- ↑ McNeill, p. 70
- ↑ Norton-Griffiths, p. 3
- ↑ Barrett, p. 105
- ↑ Barrett, p. 106
- ↑ Barrett, p. 109
- ↑ Barrett, pp. 108-109
- ↑ Barrett, p. 112
- ↑ Barrett, p. 119
- ↑ Barrett, pp. 120-121
- ↑ Barrett, p. 122
- ↑ Barrett, p. 137
- ↑ Barrett, pp. 136-138
- ↑ Joint FAO/OIE Committee on Global Rinderpest Eradication (Report). Food and Agriculture Organisation of the United Nations; World Organisation for Animal Health. May 2011. p. 10. http://www.oie.int/fileadmin/Home/eng/Media_Center/docs/pdf/Final_Report_May2011.pdf. Qaraldi: 19 December 2014.
- ↑ „Options for control of foot-and-mouth disease: knowledge, capability and policy“. Philosophical Transactions of the Royal Society B. 364-jild, № 1530. 2009. 2657–2667-bet. doi:10.1098/rstb.2009.0100. PMC 2865093. PMID 19687036.
- ↑ „Carcass disposal: lessons from Great Britain following the foot and mouth disease outbreaks of 2001“. Revue Scientifique et Technique (International Office of Epizootics). 21-jild, № 3. 2002. 775–787-bet. PMID 12523714.
- ↑ Mahy BW „Introduction and history of foot-and-mouth disease virus“,. Foot-and-Mouth Disease Virus, Current Topics in Microbiology and Immunology, 2005 — 1—8 bet. DOI:10.1007/3-540-27109-0_1. ISBN 978-3-540-22419-8.
- ↑ Sussman, p. 386
- ↑ Suarez DL (2010). „Avian influenza: our current understanding“. Animal Health Research Reviews. 11-jild, № 1. 19–33-bet. doi:10.1017/S1466252310000095. PMID 20591211.
- ↑ Feare CJ (2010). „Role of wild birds in the spread of highly pathogenic avian influenza virus H5N1 and implications for global surveillance“. Avian Diseases. 54-jild, № 1 Suppl. 201–212-bet. doi:10.1637/8766-033109-ResNote.1. PMID 20521633.
- ↑ „Anatomy of bluetongue virus serotype 8 epizootic wave, France, 2007—2008“. Emerging Infectious Diseases. 16-jild, № 12. 2010. 1861–1868-bet. doi:10.3201/eid1612.100412. PMC 3294545. PMID 21122214.
- ↑ „Bluetongue in Europe and the Mediterranean Basin: history of occurrence prior to 2006“. Preventive Veterinary Medicine. 87-jild, № 1–2. 2008. 4–20-bet. doi:10.1016/j.prevetmed.2008.06.002. PMID 18619694.payment required for DOI
- ↑ Carr, p. 251
- ↑ 247,0 247,1 Kurstak, p. 463
- ↑ Legg JP (1999). „Emergence, spread and strategies for controlling the pandemic of cassava mosaic virus disease in east and central Africa“. Crop Protection. 18-jild, № 10. 627–637-bet. doi:10.1016/S0261-2194(99)00062-9.
- ↑ Levins, pp. 181-183
- ↑ Levins, p. 183.
- ↑ „Kansas Phytopathological Notes: 1948“. Transactions of the Kansas Academy of Science. 52-jild, № 3. 1949. 363–369-bet. doi:10.2307/3625805. JSTOR 3625805.
- ↑ Hasegawa, p. 125
- ↑ Levins, pp. 184-195
- ↑ 254,0 254,1 Levins, p. 185
- ↑ „Citrus tristeza virus: a pathogen that changed the course of the citrus industry“. Molecular Plant Pathology. 9-jild, № 2. 2008. 251–268-bet. doi:10.1111/j.1364-3703.2007.00455.x. PMC 6640355. PMID 18705856.
- ↑ Thresh, p. 217
- ↑ McNeill (1998) 293-b.
- ↑ 258,0 258,1 Crawford (2011), p. 34
- ↑ Crawford (2011), pp. 34-50
- ↑ Levins, p. 419
- ↑ Alexander, Jeffrey C.; Jacobs, Ronald N.; Smith, Philip, muh. (December 2020). „A virus as an icon: the 2020 pandemic in images“ (PDF). American Journal of Cultural Sociology. 8-jild, № 3: The COVID Crisis and Cultural Sociology: Alone Together. Basingstoke: Palgrave Macmillan. 451–461-bet. doi:10.1057/s41290-020-00118-7. ISSN 2049-7113. PMC 7537773. PMID 33042541.
- ↑ Mahy, (b) p. 459
- ↑ Coronavirus pathogenesis, Advances in Virus Research, 2011 — 85—164 bet. DOI:10.1016/B978-0-12-385885-6.00009-2. ISBN 978-0-12-385885-6.
- ↑ Crawford (2011), p. 37
- ↑ Dubovi, p. 409
- ↑ 266,0 266,1 „Insights into the Recent 2019 Novel Coronavirus (SARS-CoV-2) in Light of Past Human Coronavirus Outbreaks“. Pathogens (Basel, Switzerland). 9-jild, № 3. March 2020. 186-bet. doi:10.3390/pathogens9030186. PMC 7157630. PMID 32143502.
- ↑ „Characteristics of and Public Health Responses to the Coronavirus Disease 2019 Outbreak in China“. Journal of Clinical Medicine. 9-jild, № 2. February 2020. 575-bet. doi:10.3390/jcm9020575. PMC 7074453. PMID 32093211.
- ↑ „Coronavirus 2019-nCoV: A brief perspective from the front line“. The Journal of Infection. 80-jild, № 4. February 2020. 373–377-bet. doi:10.1016/j.jinf.2020.02.010. PMC 7102581. PMID 32109444.
- ↑ „Fear can be more harmful than the severe acute respiratory syndrome coronavirus 2 in controlling the corona virus disease 2019 epidemic“. World Journal of Clinical Cases. 8-jild, № 4. February 2020. 652–657-bet. doi:10.12998/wjcc.v8.i4.652. PMC 7052559. PMID 32149049.
- ↑ Londoño, Ernesto; Ortiz, Aimee. „Coronavirus Travel Restrictions, Across the Globe“. The New York Times (2020-yil 16-mart).
- ↑ „US takes more big pandemic response steps; Europe COVID-19 cases soar“. CIDRAP.
- ↑ „Coronavirus Travel Restrictions, Across the Globe“. The New York Times (2020-yil 26-mart).
- ↑ „Coronavirus spikes outside China show travel bans aren't working“. National Geographic (2020-yil 24-fevral). Qaraldi: 2020-yil 2-aprel.
- ↑ Honigsbaum, p. 276-277
- ↑ „COVID-19 boshqaruv paneli — Tizim fanlari hamda muhandislik markazi (inglizcha Center for Systems Science and Engineering, qisqartmasi CSSE) (Johns Hopkins universiteti)“. ArcGIS. Johns Hopkins universiteti. Qaraldi: 12-aprel 2021-yil.
- ↑ „Is COVID-19 the worst pandemic?“. Maturitas. 149-jild. July 2021. 56–58-bet. doi:10.1016/j.maturitas.2021.02.001. PMC 7866842. PMID 33579552.
- ↑ 277,0 277,1 Mahy, (b) pp. 504-505
- ↑ „West Nile virus: review of the literature“. JAMA: The Journal of the American Medical Association. 310-jild, № 3. July 2013. 308–315-bet. doi:10.1001/jama.2013.8042. PMC 4563989. PMID 23860989.
- ↑ Morgan D (2006). „Control of arbovirus infections by a coordinated response: West Nile Virus in England and Wales“. FEMS Immunology and Medical Microbiology. 48-jild, № 3. 305–312-bet. doi:10.1111/j.1574-695X.2006.00159.x. PMID 17054715.
- ↑ „West Nile virus vector Culex modestus established in southern England“. Parasites & Vectors. 5-jild. 2012. 32-bet. doi:10.1186/1756-3305-5-32. PMC 3295653. PMID 22316288.
- ↑ Crawford (2011), p. 44-45
- ↑ „Anthropogenic deforestation, El Niño and the emergence of Nipah virus in Malaysia“. The Malaysian Journal of Pathology. 24-jild, № 1. 2002. 15–21-bet. PMID 16329551.
- ↑ „Marburgvirus genomics and association with a large hemorrhagic fever outbreak in Angola“. Journal of Virology. 80-jild, № 13. 2006. 6497–6516-bet. doi:10.1128/JVI.00069-06. PMC 1488971. PMID 16775337.
- ↑ Chippaux, J. P. (2014). „Outbreaks of Ebola virus disease in Africa: The beginnings of a tragic saga“. Journal of Venomous Animals and Toxins Including Tropical Diseases. 20-jild, № 1. 44-bet. doi:10.1186/1678-9199-20-44. PMC 4197285. PMID 25320574.
- ↑ Quammen, p. 106
- ↑ Quammen, pp. 106-107
- ↑ „Ebola Situation Report - 24 June 2015“. World Health Organization. 2015-yil 26-iyunda asl nusxadan arxivlangan. Qaraldi: 2015-yil 26-iyul.
- ↑ „Bats as reservoirs of severe emerging infectious diseases“. Virus Research. 205-jild. 2015. 1–6-bet. doi:10.1016/j.virusres.2015.05.006. PMC 7132474. PMID 25997928.
- ↑ Quammen p. 97
- ↑ Mahy, (b) p. 382
- ↑ Monath TP (1975). „Lassa fever: review of epidemiology and epizootiology“. Bulletin of the World Health Organization. 52-jild, № 4–6. 577–592-bet. PMC 2366662. PMID 782738.
- ↑ Baum SG (2008). „Zoonoses-with friends like this, who needs enemies?“. Transactions of the American Clinical and Climatological Association. 119-jild. 39–51, discussion 51—52-bet. PMC 2394705. PMID 18596867.
- ↑ „A history of the HIV/Aids epidemic with an emphasis on Africa“. World Health Organization (2003). Qaraldi: 2015-yil 26-iyul.
- ↑ Quoted in: Sherris Medical Microbiology, 5th, McGraw-Hill Medical, 2010 — 101 bet. ISBN 978-0-07-160402-4.
- ↑ Thurber RV (2009). „Current insights into phage biodiversity and biogeography“. Current Opinion in Microbiology. 12-jild, № 5. 582–587-bet. doi:10.1016/j.mib.2009.08.008. PMID 19811946.
- ↑ „Here a virus, there a virus, everywhere the same virus?“. Trends in Microbiology. 13-jild, № 6. 2005. 278–284-bet. doi:10.1016/j.tim.2005.04.003. PMID 15936660.
- ↑ 297,0 297,1 297,2 Suttle CA (2005). „Viruses in the sea“. Nature. 437-jild, № 7057. 356–361-bet. Bibcode:2005Natur.437..356S. doi:10.1038/nature04160. PMID 16163346.
- ↑ „Three Prochlorococcus cyanophage genomes: signature features and ecological interpretations“. PLOS Biology. 3-jild, № 5. 2005. e144-bet. doi:10.1371/journal.pbio.0030144. PMC 1079782. PMID 15828858.
- ↑ Piganeau, pp. 347-349
- ↑ 300,0 300,1 Livermore DM (2003). „The threat from the pink corner“. Annals of Medicine. 35-jild, № 4. 226–234-bet. doi:10.1080/07853890310001609. PMID 12846264.
- ↑ „The decline of antibiotic era—new approaches for antibacterial drug discovery“. Polish Journal of Microbiology / Polskie Towarzystwo Mikrobiologów = the Polish Society of Microbiologists. 57-jild, № 2. 2008. 91–98-bet. PMID 18646395.
- ↑ „Bacteriophage therapy“. Antimicrobial Agents and Chemotherapy. 45-jild, № 3. 2001. 649–659-bet. doi:10.1128/AAC.45.3.649-659.2001. PMC 90351. PMID 11181338.
- ↑ Zimmer, p. 37
- ↑ Zimmer, pp. 37-38
- ↑ „Bacteriophage therapy for the treatment of infections“. Current Opinion in Investigational Drugs. 10-jild, № 8. 2009. 766–774-bet. PMID 19649921.
- ↑ 306,0 306,1 „Beneficial and detrimental effects of human endogenous retroviruses“. International Journal of Cancer. 126-jild, № 2. 2010. 306–14-bet. doi:10.1002/ijc.24902. PMID 19795446.
- ↑ Virgin, Skip W, muh. (February 2010). „Paleovirology—modern consequences of ancient viruses“. PLOS Biology. 8-jild, № 2. e1000301-bet. doi:10.1371/journal.pbio.1000301. PMC 2817711. PMID 20161719.
- ↑ „Evolution of human endogenous retroviral sequences: a conceptual account“. Cellular and Molecular Life Sciences. 65-jild, № 21. 2008. 3348–3365-bet. doi:10.1007/s00018-008-8495-2. PMID 18818874.
- ↑ „Friendly viruses: the special relationship between endogenous retroviruses and their host“. Annals of the New York Academy of Sciences. 1178-jild, № 1. October 2009. 157–172-bet. Bibcode:2009NYASA1178..157V. doi:10.1111/j.1749-6632.2009.05002.x. PMC 4199234. PMID 19845636.
- ↑ Baker, p. 37
- ↑ Carl Zimmer, "Ancient Viruses, Once Foes, May Now Serve as Friends, New York Times, April 23, 2015 "
- ↑ Zimmer, p. 45
Adabiyotlar[tahrir | manbasini tahrirlash]
- Baker, R. Epidemic: The past, present and future of the diseases that made us. London: Vision, 2008. ISBN 978-1-905745-08-1.
- Barker, G. The Agricultural Revolution in Prehistory: Why did Foragers become Farmers?. Oxford: Oxford University Press, 2009. ISBN 978-0-19-955995-4.
- Barrett, Ron. An unnatural history of emerging infections. Oxford: Oxford University Press, 2013. ISBN 978-0-19-960829-4.
- Barrett, Thomas C. Rinderpest and peste des petits ruminants: virus plagues of large and small ruminants. Amsterdam: Elsevier Academic Press, 2006. ISBN 978-0-12-088385-1.
- Barry, John M. The great influenza: the epic story of the deadliest plague in history. New York: Penguin Books, 2005. ISBN 978-0-14-303649-4.
- Berdan, Frances. The Aztecs of central Mexico: an imperial society. Belmont, CA: Thomson Wadsworth, 2005. ISBN 978-0-534-62728-7.
- Booss, John. To catch a virus. Washington, DC: ASM Press, 2013. ISBN 978-1-55581-507-3.
- Brunton, Deborah. The politics of vaccination: practice and policy in England, Wales, Ireland, and Scotland, 1800—1874. Rochester, N.Y.: University of Rochester Press, 2008. ISBN 978-1-58046-036-1.
- Carr, NG. The microbe 1984: Thirty-sixth Symposium of the Society for General Microbiology, held at the University of Warwick, April 1984. Cambridge: Published for the Society for General Microbiology [by] Cambridge University Press, 1984. ISBN 978-0-521-26056-5.
- Chakraborty, T. Dengue fever and other hemorrhagic viruses (Deadly diseases and epidemics). Chelsea House Publications, 2008. ISBN 978-0-7910-8506-6.
- Clark, David. Germs, genes & civilization: how epidemics shaped who we are today. FT Press, 2010. ISBN 978-0-13-701996-0.
- Crawford, Dorothy H. The invisible enemy: a natural history of viruses. Oxford: Oxford University Press, 2000. ISBN 978-0-19-856481-2.
- Crawford, Dorothy H. Viruses: a very short introduction. Oxford: Oxford University Press, 2011. ISBN 978-0-19-957485-8.
- Crawford, Dorothy H. Virus hunt : the search for the origin of HIV. Oxford: Oxford University Press, 2013. ISBN 978-0-19-964114-7.
- Dick, G. Immunisation. London: Update, 1978. ISBN 978-0-906141-03-8.
- Dobson, Mary J. Disease. Englewood Cliffs, N.J: Quercus, 2008. ISBN 978-1-84724-399-7.
- Donadoni, Sergio. The Egyptians. Chicago: University of Chicago Press, 1997. ISBN 978-0-226-15556-2.
- Fenner's veterinary virology, fourth edition Dubovi, EJ: . Boston: Academic Press, 2010. ISBN 978-0-12-375158-4.
- Elmer, P. The healing arts: health, disease and society in Europe, 1500—1800. Manchester: Manchester University Press, 2004. ISBN 978-0-7190-6734-1.
- Gilchrist, Roberta. Medieval life. Ipswich: Boydell Press, 2012. ISBN 978-1-84383-722-0.
- Glynn, Jenifer. The life and death of smallpox. Cambridge, UK: Cambridge University Press, 2004. ISBN 978-0-521-84542-7.
- Greenwood David. Antimicrobial Drugs, Chronicle of a Twentieth Century Medical Triumph. Oxford University Press, 2008. ISBN 978-0-19-953484-5.
- Hasegawa, Paul M. Plant biotechnology and agriculture: prospects for the 21st century. Boston: Academic Press, 2011. ISBN 978-0-12-381466-1.
- Honigsbaum, Mark. The pandemic century : a history of global contagion from the Spanish flu to Covid-19. W.H. Allen, 2020. ISBN 978-0-7535-5828-7. OCLC 1158588299.
- Howard, Colin. Hepatitis viruses of man. Boston: Academic Press, 1979. ISBN 978-0-12-782150-4.
- Jenkins, Simon. A short history of England. London: Profile Books Ltd, 2012. ISBN 978-1-84668-463-0.
- Karlen, Arno. Man and microbes: disease and plagues in history and modern times. New York: Simon & Schuster, 1996. ISBN 978-0-684-82270-9.
- Kohn, George. Encyclopedia of plague and pestilence. New York, N.Y: Facts on File, 1995. ISBN 978-0-8160-2758-3.
- Kurstak, E. Applied virology. Boston: Academic Press, 1984. ISBN 978-0-12-429601-5.
- Lane, Joan. A social history of medicine: health, healing and disease in England, 1750—1950. New York: Routledge, 2001. ISBN 978-0-415-20038-7.
- Leppard, Keith. Introduction to modern virology. Oxford: Blackwell Publishing Limited, 2007. ISBN 978-1-4051-3645-7.
- Levins, Richard. Disease in evolution: global changes and emergence of infectious diseases. New York, N.Y: New York Academy of Sciences, 1994. ISBN 978-0-89766-876-7.
- Desk encyclopedia of general virology Mahy BWJ: . Oxford: Academic Press, 2009. ISBN 978-0-12-375146-1. (a)
- Desk encyclopedia of human and medical virology Mahy BWJ: . Boston: Academic Press, 2009. ISBN 978-0-12-375147-8. (b)
- McNeill, WH. Plagues and peoples. New York: Anchor Books, 1998. ISBN 978-0-385-12122-4.
- Mortimer, Ian. The time traveler's guide to medieval England: a handbook for visitors to the fourteenth century. New York, NY: Touchstone, 2009. ISBN 978-1-4391-1289-2.
- Mortimer, Ian. The time traveller's guide to Elizabethan England. London: Bodley Head, 2012. ISBN 978-1-84792-114-7.
- Norton-Griffiths, M. Serengeti, dynamics of an ecosystem. Chicago: University of Chicago Press, 1979. ISBN 978-0-226-76029-2.
- Oldstone MBA. Viruses, plagues, and history: past, present and future. Oxford: Oxford University Press, USA, 2009. ISBN 978-0-19-532731-1.
- Oxford, John. Human virology. Oxford University Press, 2016. ISBN 978-0-19-871468-2. OCLC 968152575.
- Penn, T. Winter King: the dawn of Tudor England. New York: Penguin Books, 2012. ISBN 978-0-14-104053-0.
- Genomic insights into the biology of algae Piganeau, G: . Academic Press, 2012. ISBN 978-0-12-394411-5.
- Porter, Roy. Disease, medicine, and society in England, 1550—1860. Cambridge, UK: Cambridge University Press, 1995. ISBN 978-0-521-55791-7.
- Quammen, David. Ebola: The natural and human history. London: The Bodley Head, 2014. ISBN 9781847923431.
- Quinn, Tom. Flu: a social history of influenza. London: New Holland Publishers (UK) LTD, 2008. ISBN 978-1-84537-941-4.
- Reid, Robert. Microbes and men. London: British Broadcasting Corporation, 1974. ISBN 978-0-563-12469-6.
- Rhodes, John. The end of plagues: the global battle against infectious disease. New York City: Palgrave Macmillan, 2013. ISBN 978-1-137-27852-4.
- Scott, Robert Pickett. Miracle cures: saints, pilgrimage, and the healing powers of belief. Berkeley: University of California Press, 2010. ISBN 978-0-520-26275-1.
- Shors, Teri. Understanding viruses: Third edition. Sudbury, Mass: Jones & Bartlett Publishers, 2017. ISBN 978-1284025927.
- Standford, CB. Planet without apes. Cambridge MA: The Belknap Press of Harvard University, 2012. ISBN 978-0-674-06704-2.
- Sussman, Max. Topley & Wilson's microbiology and microbial infections. London: Arnold, 1998. ISBN 978-0-340-66316-5.
- Taylor, Milton W. Viruses and man: a history of interactions. New York City: Springer, 2014. ISBN 978-3319077574.
- Thresh JM. Plant virus epidemiology. Elsevier Science, 2006 — 89—125 bet. DOI:10.1016/S0065-3527(06)67003-6. ISBN 978-0-08-046637-8.
- Tucker, Jonathan B. Scourge: the once and future threat of smallpox. New York: Grove Press, 2002. ISBN 978-0-8021-3939-9.
- Valdiserri, Ronald O. Dawning Answers: How the HIV/AIDS epidemic has helped to strengthen public health. Oxford, UK: Oxford University Press, 2003. ISBN 978-0195147407.
- Villarreal, Luis P. Viruses and the evolution of life. Washington, D.C: ASM Press, 2005. ISBN 978-1-55581-309-3.
- Waterhouse L. Rethinking autism: variation and complexity. Academic Press, 2012. ISBN 978-0-12-415961-7.
- Weeks, Benjamin. AIDS: the biological basis. Sudbury, Mass: Jones & Bartlett Publishers, 2009. ISBN 978-0-7637-6324-4.
- Wolfe, Nathan. The viral storm. London, England: Penguin Books Ltd, 2012. ISBN 978-0-14-104651-8.
- Zimmer, Carl. A planet of viruses. Chicago: University of Chicago Press, 2011. ISBN 978-0-226-98335-6.
- Zuckerman, Larry. The potato: how the humble spud rescued the western world. San Francisco: North Point Press, 1999. ISBN 978-0-86547-578-6.
- Zuckerman, Arie J. Principles and practice of clinical virology. New York: Wiley, 1987. ISBN 978-0-471-90341-3.
Ushbu maqola yil maqolalari tanlovida gʻolib boʻlib, oʻzbekcha Vikipediyada 2022 maqolasi deb tan olingan. |


